Diabete
Il diabete gestazionale consiste in un aumento della glicemia (livelli di glucosio nel sangue) a digiuno o dopo i pasti e che si osserva per la prima volta in gravidanza, nella maggioranza dei casi nel secondo trimestre. L’incidenza di diabete gestazionale è in aumento negli ultimi anni e le donne affette sono 7 volte più a rischio di sviluppare successivamente il diabete tipo 2: per questo motivo è ancora più importante che venga fatta un’azione di educazione terapeutica e sensibilizzazione da parte dei sanitari sulle donne in gravidanza, per proteggere il loro futuro e quello del bambino.
Cos’è il diabete gestazionale e quando insorge

Diabete gestazionale, quando e come insorge
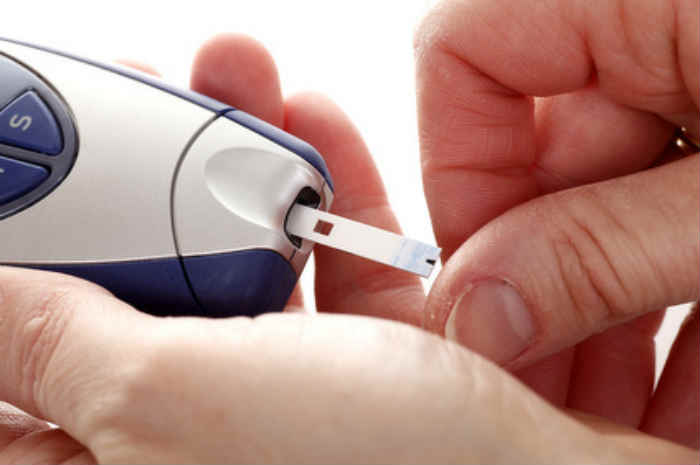
Automonitoraggio glicemico donna in gravidanza
Per molti anni il diabete gestazionale (GDM) è stato definito come una “intolleranza al glucosio di entità variabile che inizia o viene diagnosticata per la prima volta in gravidanza” e che, nella maggior parte dei casi, si risolve dopo il parto.
Questa definizione veniva utilizzata anche per identificare quelle forme di diabete pregestazionale che venivano identificate per la prima volta in gravidanza.
L’importante incremento di popolazione affetta da diabete tipo 2, anche in età fertile, ha reso molto più frequente negli anni il riscontro di donne affette da diabete all’inizio di una gravidanza - solitamente di tipo 2 - non diagnosticato precedentemente.
Questa condizione che viene definita come “diabete manifesto in gravidanza” richiede un follow up simile a quello raccomandato nel diabete pregestazionale. Negli ultimi anni le principali linee guida internazionali raccomandano infatti di porre una specifica attenzione allo screening del diabete manifesto in gravidanza, che deve essere effettuato il più precocemente possibile.
Il diabete gestazionale mediamente insorge nella seconda parte della gravidanza, per questo motivo lo screening viene eseguito alla 24-28ma settimana di gestazione.
La presenza di alcune condizioni di rischio come l’obesità, il GDM pregresso e l’alterata glicemia a digiuno prima della gravidanza o all’inizio della stessa possono determinare un’insorgenza precoce di GDM.
In tal caso si raccomanda una particolare attenzione alla modifica dello stile di vita e lo screening anticipato alla 16-18ma settimana di gestazione, da ripetere se negativo alla 24-28 settimana.
Rischi del diabete gestazionale
Il GDM, anche se lieve, se non diagnosticato e non trattato può comportare dei rischi rilevanti sia per la madre (comparsa di ipertensione e frequente ricorso al parto cesareo), che per il feto e neonato (aumentata incidenza di macrosomia, iperbilirubinemia, ipocalcemia, policitemia, ipoglicemia).
La diagnosi di diabete mellito e l’educazione terapeutica sono quindi fondamentali per il buon esito della gravidanza ed un’occasione per fare prevenzione sull’insorgenza di diabete nella madre.
Screening diabete gestazionale
La valutazione iniziale di una donna in gravidanza deve prevedere due aspetti: lo screening del diabete manifesto (overt diabetes in pregnancy) e lo screening per il diabete gestazionale.
La diagnosi di diabete manifesto viene effettuata attraverso lo screening alla prima visita in gravidanza con la misurazione della glicemia plasmatica a digiuno e dell’emoglobina glicata.
Per la diagnosi si utilizzano gli stessi criteri validi anche al di fuori dello stato di gravidanza, ovvero:
- glicemia a digiuno ≥ 126 mg/dl
- glicemia random ≥ 200 mg/dl
- HbA1c (emoglobina glicata) ≥ 48 mmol/mol o ≥ 6,5%), riconfermate poi in un secondo tempo.
Le gestanti con diagnosi di diabete manifesto devono essere educate ad un monitoraggio glicemico intensivo, come raccomandato per il diabete pregestazionale.
Lo screening per il GDM si basa, invece, sulla valutazione dei fattori di rischio specifici:
- le donne con almeno un fattore di rischio per GDM devono eseguire una curva da carico orale (OGTT) con 75 g di glucosio alla 24-28ma settimana di gestazione
- le donne ad elevato rischio (obesità, pregresso GDM e glicemia a digiuno 100-125 mg/dl, all’inizio della gravidanza) devono eseguire uno screening precoce, con un OGTT con 75 g di glucosio alla 16-18ma settimana, da ripetere se negativo alla 24-28 settimana.
Fattori di rischio per il diabete gestazionale
| Fattori di rischio per il GDM (con OGTT 75 g a 24-28 settimane) |
Fattori ad alto rischio per il GDM (con OGTT 75 g alla 16-18ma settimana) |
| - Familiarità positiva per diabete in familiari di primo grado - Pregresso diabete gestazionale (anche se con screening normale alla 16-18ma settimana) - Macrosomia fetale in gravidanze precedenti - Sovrappeso o obesità (BMI ≥ 25 kg/m²) - Età ≥ 35 anni Etnie ad elevato rischio (Asia meridionale, Medio Oriente, Caraibi) |
- Obesità (BMI ≥ 30kh/m²) - Pregresso diabete gestazionale - Glicemia a digiuno 100-125 mg/dl, all’inizio della gravidanza o in passato |
Gestione del diabete gestazionale
La terapia medica nutrizionale in gravidanza deve quindi essere personalizzata sulla base delle esigenze della paziente, delle abitudini alimentari, culturali, etniche e delle possibilità economiche, perseguendo l’obiettivo di un adeguato apporto calorico, vitaminico, minerale ed una buona nutrizione materna, fetale, parallelamente ad un corretto controllo glicemico.
In tutte le donne con GDM nelle quali l’obiettivo glicemico non è raggiunto con la sola dieta è necessario introdurre della terapia insulinica.
L’automonitoraggio glicemico diviene quindi fondamentale e la terapia insulinica deve essere presa in considerazione, tramite uno schema personalizzato, se entro due settimane non si riescono a raggiungere i target glicemici precedentemente citati, onde evitare gli effetti negativi dell’iperglicemia sul feto e le complicanze perinatali.
La corretta alimentazione per essere efficace deve essere affiancata da un autocontrollo glicemico quotidiano e da un programma di attività fisica moderata e compatibile allo stato gravidico.















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?