Ogni anno vari istituti di ricerca e di rilevazione statistica, a livello nazionale e internazionale, rendono noti dati in relazione alle condizioni di salute della popolazione, ponendo l’attenzione su indicatori importanti quali l’aspettativa di vita, la mortalità della popolazione e la mortalità infantile. L’Istat nel 2015 rilevò un aumento nella popolazione italiana della mortalità pari al 9,1%, relativo a 54.000 decessi in più rispetto all’anno successivo, per un totale di 653.000. Un tasso percentuale che non si vedeva dal 1944, anno in cui diversi e molteplici erano i fattori determinanti la mortalità della popolazione italiana, vittima della fame, della miseria, delle malattie e della guerra fascista avviata dal 10 giugno del 1940.
Che cosa sono le disuguaglianze nella salute

Un cup
Nel caso dell’aumento della mortalità del 2015 i commentatori hanno messo in luce che il fatto era correlato molto probabilmente all’effetto rimbalzo dovuto a un invecchiamento progressivo della popolazione che porta, inevitabilmente a un aumento dei soggetti più a rischio. In merito se è vero che aumentando il numero della popolazione a rischio e l’età della stessa popolazione, la possibilità di un aumento della mortalità cresce al crescere proporzionale dell’età, è vero anche che molti fattori entrano in gioco nella determinazione del tasso di sopravvivenza della popolazione, dell’aspettativa di vita, delle condizioni di salute in generale. Sempre per il 2015 la stessa Ocse ha rivelato una riduzione preoccupante della speranza di vita in buona salute nella popolazione italiana prodottasi nell’arco di meno di un decennio con un passaggio dai 67,2 anni ai 61,4 del 2013. Sei anni perduti che non possono essere collegati semplicemente alla numerosità o all’età del campione considerato, ma che impongono un’analisi di più ampia portata che sappia cogliere fattori e marcatori di rischio, la loro azione, la dimensione contestuale a livello sociale, economico e culturale e, come più volte sottolineato da importanti esperti del settore, la performance stessa dei servizi e la disponibilità d’accesso alle prestazioni socio-sanitarie.
Un’impostazione che legittima una lettura propria del sistema sanitario statunitense fondato sulle capacità individuali di essere in grado, o meno, di poter stipulare un’assicurazione sulla propria salute. In quest’ottica negli Stati Uniti su una popolazione di più di 323 milioni di abitanti, circa 27 milioni sono senza copertura sanitaria, con una prospettiva di passare a 49 milioni se verrà abolito il programma di copertura dell’Obama Care. Numeri che mostrano come sia abbastanza difficile credere che essere in salute dipenda maggiormente dall’essere o meno virtuosi nei comportamenti.
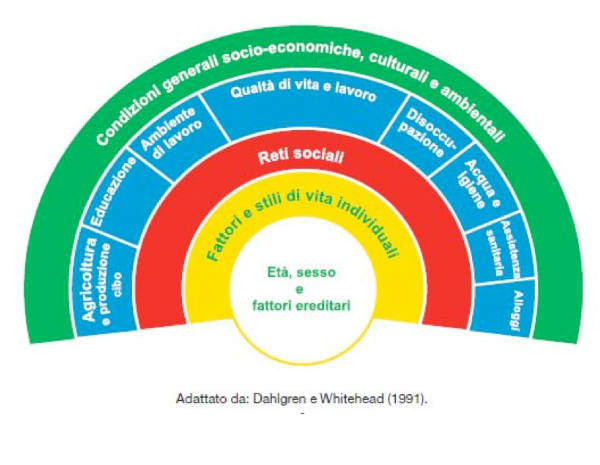
La risposta a questa prospettiva, si è sviluppata agli inizi degli anni ’90 del secolo scorso attraverso il lavoro di due autrici, Dahlgren e Whitehead, forti degli studi elaborati fino ad allora e delle stesse indicazioni internazionali espresse (dalla Dichiarazione di Alma Ata del 1978 alla Carta di Ottawa del 1986), che le ha portate ad elaborare un framework di riferimento in relazione alle disuguaglianze nella salute, in cui i vari elementi considerati sono posti in un semi-cerchio che si allarga verso l’esterno mostrando progressivamente l’importanza dei fattori rappresentati.
Partendo dall’area di minor peso si trovano l’età, il genere, e i fattori ereditari (marcatori di rischio), cui segue l’importanza degli stili di vita individuali (fumare indubbiamente fa male e mangiare carni rosse non è proprio una buona abitudine), cui succede la dimensione delle reti sociali che possono sostenere, aiutare, modulare le situazioni pericolose, stressanti e traumatiche della vita di tutti noi, oppure no. Conoscere un medico o un infermiere è certamente un vantaggio, quando si ha qualche disturbo da rimediare, o comunque fa la differenza con il non conoscerlo. Avere il sostegno di una rete parentale o amicale, permette di affrontare meglio le situazioni più difficili. Segue la dimensione ambientale in termini di agricoltura, ambiente di lavoro, accesso all’acqua, assistenza sanitaria, qualità di vita e di lavoro, disoccupazione, abitazione, cui su tutto domina per importanza il contesto sociale, economico, culturale ed ambientale (e le relative politiche sanitarie, dell’istruzione, occupazione e così via) che rappresentano la dimensione maggiormente coinvolta nella costruzione della salute e della malattia.
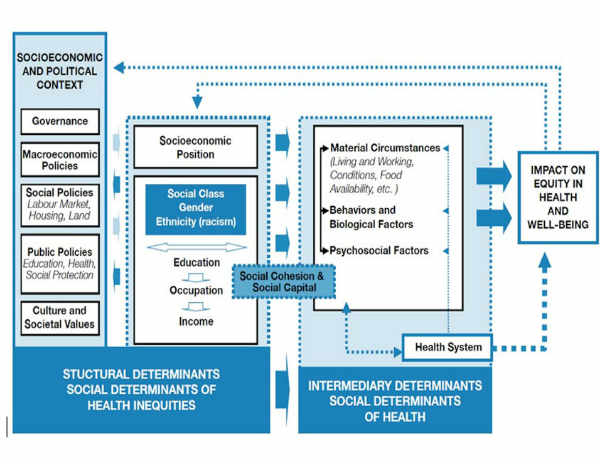
Nel 2007 l’Oms farà sue le indicazioni in tema di disuguaglianze nella salute e tramite una apposita Commissione produrrà un framework in cui i determinanti sono suddivisi in strutturali (contesto socioeconomico e posizione sociale) e intermedi (individuali e ambientali) e vengono presi in considerazione i vari meccanismi di feedback che intercorrono fra questi. Rispetto agli altri framework è un’ottica maggiormente dinamica che sottolinea sia la composizione, sia l’azione dei determinanti stessi.
Nel rapporto presentato dalla Marmot Review team nel 2011 (The health impact of cold house and fuel poverty) è stato messo in evidenza il nesso diretto tra la salute e la povertà energetica, che è generata da tre fattori: il costo dell'energia, l'efficienza termica delle abitazioni e la situazione economica degli individui. La media calcolata su 14 paesi europei è di un aumento del 16% di morti premature, con punte del 28% in Portogallo, del 18% in Grecia e del 16% in Italia.
L’immagine rende bene l’idea di come la globalità della salute dipenda da una serie di fattori strettamente correlati fra loro in cui il sistema sanitario, la sua strutturazione (mutualistica, assicurativa, universalistica, etc.) diventa la “stazione” intermedia (ma non per questo meno importante) che riesce a restituire al sistema le risorse investite in termini di salute e benessere prodotto, o meglio, in termini di outcome positivi per la popolazione.
Ecco che in questa prospettiva si riesce bene a capire in che chiave paradigmatica il professionista è chiamato a porsi nella lettura dei dati statistici inerenti l’utenza di riferimento. In quest’ottica l’informazione in quanto tale diventa costruzione cognitiva della chiave di lettura nei confronti dell’intervento di aiuto da costruire, della presa in carico, del ruolo di segretariato socio-sanitario che l’infermiere – e non solo – il quale viene chiamato a svolgere nei confronti dell’utenza, della strutturazione stessa del sistema di cure, dei determinanti che caratterizzano la storia di vita di ogni individuo.

















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?