La valutazione del personale in sanità è uno dei momenti fondamentali per decidere se un professionista della salute è idoneo o meno a ricoprire un ruolo o un incarico specifico. Essa diventa sinonimo di garanzia, di equità e di sicurezza e ciò riflette la necessità di un sistema organico di valutazione che faciliti i professionisti nell’individuare i loro punti di forza e gli ambiti in cui è necessario un miglioramento.
Possibile suddividerla in tre momenti fondamentali: orizzontale, dal basso verso l’alto e autovalutazione

Valutazione del personale
La valutazione del personale può essere definita come una procedura organica e sistematica mediante la quale su ogni dipendente, o sulle categorie di dipendenti decise dalla direzione aziendale, viene espresso periodicamente un giudizio volto ad individuarne, secondo criteri omogenei, il rendimento e i comportamenti professionali espressi nello svolgimento del lavoro, nonché le potenzialità di sviluppo che sarebbero in grado di esprimere.
Si effettuano valutazioni in tutte le circostanze che richiedono di esprimere un giudizio sui propri collaboratori, sia in termini di posizione che di prestazioni, che di potenzialità non espresse. Lo sviluppo dell’autonomia professionale degli infermieri ha determinato la necessità di mantenere standard elevati di professionalità, garantiti anche attraverso la valutazione dei professionisti da parte delle diverse figure responsabili.
Il termine “valutazione” compare in testi e codici delle diverse professioni sanitarie; per esempio nel Codice Deontologico degli infermieri leggiamo (5.3): l’infermiere ha il dovere di autovalutarsi e di sottoporre il proprio operato a verifica, anche ai fini dello sviluppo professionale
.
Una delle norme che ha sicuramente determinato profondi cambiamenti nei sistemi di valutazione delle amministrazioni pubbliche e non solo, è la Legge 150/2009, conosciuta come Legge Brunetta, che rientra nel gruppo di riforme della Pubblica Amministrazione, la quale in ambito sanitario ha determinato diversi cambiamenti in particolare per i dipendenti, i quali vengono sottoposti a valutazione oggettiva delle performances e delle competenze per mezzo di sistemi di giudizio trasparenti e certificati, in base ai cui risultati si attiva un sistema premiante o sanzionatorio.
Le principali novità previste dalla Legge Brunetta
- la trasparenza come principio universale in particolare nella gestione delle performances;
- l’inserimento di norme relative a “merito e premi” da parte dei contratti collettivi;
- la creazione di organismi indipendenti di valutazione;
- l’introduzione di un sistema di misurazione e valutazione della performance dell’organizzazione e dei singoli, con la definizione di obiettivi specifici, premi di incentivazione e di merito con la possibilità di crescita professionale per i meritevoli e la creazione di un sistema sanzionatorio per coloro che risultano meno adatti.
Quando si parla di valutazione, ci si trova di fronte a due figure: chi valuta e chi viene valutato. Il valutatore di solito è un superiore diretto, colui che ha le informazioni e le conoscenze necessarie per verificare gli elementi costitutivi la valutazione. In ambito infermieristico, spetta ai Coordinatori la gestione dei sistemi valutativi dei professionisti, mentre il dirigente infermieristico valuta i coordinatori, imposta le procedure e verifica la correttezza metodologica degli strumenti di valutazione utilizzati.
Oltre alla valutazione da parte del superiore diretto, è possibile attuare altri tipi di valutazioni definite “non gerarchiche”:
- valutazione orizzontale: reciproca, tra colleghi che ricoprono lo stesso livello gerarchico. È poco utilizzata, ma sarebbe molto utile per conoscere in modo più completo una persona, per esempio tra i coordinatori delle diverse unità operative di un’azienda sanitaria;
- valutazione dal basso verso l’alto: effettuata dai subordinati nei confronti dei loro superiori. Sarebbe utile per integrare il contributo di tutto il personale nell’analisi delle capacità dei coordinatori, a patto che conoscano a sufficienza chi viene valutato e sia rispettato l’anonimato;
- autovalutazione: si basa sul concetto che le osservazioni che il valutato dà del proprio operato, rispecchiano la considerazione che ha di sé e possono essere utili in fase di valutazione finale di un processo di inserimento, per avere un quadro generale dell’andamento di tutto il percorso.
L’altro protagonista del processo valutativo è colui che deve essere valutato. In linea teorica tutti i dipendenti dovrebbero essere valutati, ma nella pratica, per le posizioni organizzative più basse, la valutazione non ha alcun peso strategico. Le aziende devono quindi decidere se investire sulla valutazione del personale in senso lato, o solo nei confronti di alcuni professionisti sanitari come infermieri, dirigenti o coordinatori. Oggi in sanità si parla molto di competenze, della loro importanza, della loro mappatura e della conseguente valutazione.
L’importanza degli Indicatori nella valutazione del Sistema Sanitario
E’ importante conoscere, anche se in linea generale, quelli che sono i maggiori indicatori che riguardano il sistema sanitario, essi rappresentano almeno indirettamente, una base di valutazione delle scelte sanitarie in molti contesti. Il professionista della salute ne deve essere a conoscenza e deve saper valutare e farsi valutare anche sulla base di tale prospettiva.
Per quanto riguarda l’aspetto prettamente sanitario l’uso degli indicatori (o sistemi di indicatori) può essere finalizzato al raggiungimento di quattro obiettivi principali:
- l’apporto dei connotati di sistematicità e “scientificità” in ogni processo decisionale in sanità;
- la possibilità di fissare con chiarezza gli obiettivi delle proprie scelte e dunque di verificare quanto tali obiettivi siano stati conseguiti;
- la possibilità di basare tali processi decisionali sull’analisi dei benefici conseguiti alle decisioni prese e dei costi che tali decisioni comportano;
- la definizione di un contesto di riferimenti precisi entro i quali indirizzare l’espressione dei bisogni di salute della popolazione e la partecipazione della stessa al processo attivato per la loro soddisfazione.
Gli indicatori maggiormente usati in campo sanitario possono essere raggruppati in alcune tipologie prevalenti:
- indicatori di base;
- indicatori di efficacia;
- indicatori di efficienza;
- indicatori di qualità.
Gli indicatori di base si riferiscono a caratteristiche strutturali o dinamiche delle popolazioni umane, descritte nei loro aspetti demografici e sociali. Questa rappresentazione demografica e sociale fornisce nel suo complesso le necessarie conoscenze circa il contesto in cui si sviluppano gli eventi di salute/malattia e le risposte organizzative a questi, su cui si approfondirà poi l’indagine per mezzo degli indicatori di efficacia ed efficienza. In linea di massima, gli indicatori di efficacia permettono di misurare la salute di una comunità. Nel gruppo degli indicatori di efficacia sono inseriti alcuni tra gli indicatori epidemiologici più “classici”, quelli cioè che fanno riferimento a un’accezione –riduttiva, ma immediata – di salute come assenza di malattia e di morte evitabile; gli indicatori negativi di salute sono appunto indicatori di morbosità e di mortalità.
Gli indicatori di efficienza si riferiscono all’analisi costi/benefici. Questa è una tra le più tipiche metodologie di origine economica e gestionale che sono applicate in sanità, sfruttando la possibilità di equiparare il sistema sanitario ad una azienda. Se tale equiparazione è discutibile laddove si consideri il sistema sanitario come produttore di salute (il bene salute è troppo lontano dalle caratteristiche di bene economico per poter essere considerato alla stregua di un qualsiasi prodotto di mercato), essa è però accettabile se si considera il sistema sanitario come produttore di servizi.
Un sistema sanitario può, cioè, essere valutato in termini di efficienza gestionale, se non di efficienza complessiva: se infatti è particolarmente complesso valutare il rapporto costi/benefici di salute (se non in termini di analisi costi/risultato) è però possibile analizzare precisamente il rapporto tra costi e benefici ottenuti in termini di produzione e servizi. Gli strumenti per tali valutazioni sono gli indicatori di dotazione di risorse e gli indicatori di utilizzazione e produttività dei servizi sanitari.
Gli indicatori di dotazioni di risorse fanno riferimento: alle risorse finanziarie (spesa pro-capite, spesa corrente/spesa in conto capitale, spesa corrente per capitolo di bilancio); alle risorse strutturali (risorse logistiche intermini di sedi fisiche di localizzazione dei principali servizi come ad esempio ospedali, ambulatori, farmacie, ecc.); alle risorse umane (disponibilità di personale e tempo lavorativo).
Gli indicatori di utilizzazione e produttività considerano (come il nome stesso intende):
l’utilizzazione: ossia l’indicazione fornita da una serie di misure che correlino le diverse tipologie di risorse di personale (addetti) e di risorse strutturali (logistiche e strumentali), per confrontare diverse situazioni di interrelazione tra gli elementi. Esse consentono dunque di quantificare sia l’uso dei servizi da parte della popolazione, in rapporto a una serie di variabili quali unità territoriali di residenza istituzionali, ecc., sia i livelli di attività di operatori e strutture dei servizi stessi.
Gli indicatori di utilizzazione sono suddivisi schematicamente in “indicatori di utilizzazione di risorse logistiche” (indicatori ospedalieri, ambulatoriali, di assistenza sanitaria di base, di accessibilità) e “indicatori di utilizzazione di risorse umane” (misurano l’attività degli operatori in termini quantitativi; una misura dell’attività degli operatori in termini di costo può essere poi fornita dagli indicatori di produttività e una misura dell’attività in termini qualitativi dagli indicatori di qualità).
La produttività: commisurano all’elemento “risorsa impiegata” (finanziaria) l’elemento “prodotto” intermedio ottenuto, in termini di prestazioni fornite o almeno di ore di produzione (in considerazione della difficoltà di delineare in positivo il prodotto finale dell’organizzazione sanitaria, cioè la salute).
Gli indicatori di qualità misurano l’insieme degli aspetti di un intervento o sistema sanitario in termini di valutazione della qualità (efficacia, efficienza, accettabilità, soddisfazione delle persone assistite, coerenza – cioè conformità degli interventi alle reali esigenze di salute della popolazione – livello di applicazione delle conoscenze scientifiche, delle abilità professionali e delle tecnologie disponibili).
La valutazione della qualità tecnica, organizzativa e percepita dei servizi rappresenta il completamento indispensabile della programmazione sanitaria poiché:
- soddisfa il cittadino-utente;
- aumenta la professionalità e quindi la gratificazione dell’operatore;
- riduce i costi (ad esempio attraverso l’eliminazione di trattamenti ed esami diagnostici ridondanti o la prevenzione di patologie dovute alla non appropriatezza dell’assistenza).
La competenza può essere definita come l’insieme delle caratteristiche individuali che concorrono all’efficace gestione di una situazione lavorativa, di una prestazione o di un’attività
.
Secondo Guy Le Boterf, esperto di gestione delle risorse umane, la competenza risiede nel saper mobilizzare i saperi già posseduti che vengono selezionati ed integrati in un contesto specifico. La competenza rappresenta il valore aggiunto del professionista, che mette in atto per raggiungere un determinato scopo.
La competenza può essere suddivisa in tre componenti principali:
- la conoscenza, cioè il sapere concettuale;
- l’abilità (skill), ossia l’aspetto operativo, il saper mettere in atto i principi delle conoscenze;
- il comportamento, quindi il modo di eseguire le attività che incide sui rapporti con gli altri e sull’efficacia della mobilizzazione della competenza stessa.
Le competenze sono quindi il risultato di un processo continuo di maturazione professionale e personale, di approfondimento delle proprie capacità, del saper agire e mobilizzare le proprie risorse.
Scheda tecnica di valutazione delle posizioni:
| COMPETENZA | CONOSCENZA |
| Competenza semplice | Istruzioni di base |
| Competenza poco qualificata | Pratiche di lavoro semplici e standardizzate |
| Pratiche di lavoro semplici e standardizzate | Pratiche tecniche e procedure |
| Competenza specializzata | Competenze specializzate acquisite sul lavoro o altrove che conferiscono alla specifica funzione ampiezza e/o profondità |
| Competenza tecnica specializzata | Sufficiente padronanza di una tecnica che richiede la conoscenza di teorie oppure di pratiche precedenti |
| Competenza specializzata comprovata dalla esperienza | Competenza ottenuta da lunga permanenza in campo tecnico con la conoscenza di teorie o pratiche precedenti |
| Alta specializzazione tecnica | Sicura padronanza di tecniche o teorie acquisite tramite una vasta esperienza ed una specifica preparazione |
| Alta competenza professionale | Competenza eccezionale ed assoluta padronanza di una disciplina in campo scientifico, tecnico o professionale |
Una volta definita la competenza distintiva della professione, è possibile scorporare i contenuti del profilo professionale e del codice deontologico, descrivendo le competenze necessarie all’esercizio professionale quotidiano.
In Italia non esiste un modello unico di analisi delle competenze infermieristiche
Ogni azienda crea un proprio modello di riferimento. Il Servizio Sanitario della Toscana, ormai oltre 15 anni fa, dopo un’analisi bibliografica di vari modelli, ha creato un proprio modello di mappatura delle competenze inserendolo nell’ambito sanitario e rifacendosi al sistema delle Unità Capitalizzabili relative alle competenze, raccolte in una pubblicazione del 1997 curata dall’Istituto per lo Sviluppo della Formazione professionale dei Lavoratori (ISFOL).
Da questo lavoro sono stati individuati dei clusters di competenze che comprendevano le aree di attività comuni ai laureati in sanità:
- competenze di base;
- competenze trasversali;
- competenze tecnico professionali;
- competenze tecnico professionali trasversali.
Ad oggi però, la Federazione dei Collegi IPASVI ha prodotto un nuovo progetto di sviluppo delle competenze specialistiche dell’infermiere secondo il quale il professionista acquisisce 4 diversi livelli di competenza (dal “livello a” al “livello d”) attraverso percorsi formativi che sono posizionati su due assi: quello della clinica e quello della gestione.
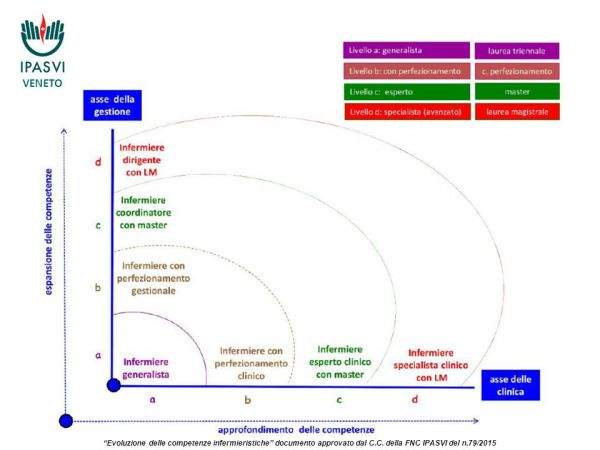
(Esemplificazione dei livelli formativi. Estratto da IPASVI. Evoluzione delle competenze infermieristiche. Documento approvato dal Comitato Centrale della Federazione Nazionale Collegi IPASVI con delibera n. 79 del 25 aprile 2015)
Tale proposta che, da un lato, prevede un progressivo approfondimento delle competenze sull’asse della clinica attraverso una formazione adeguata e l’irrobustimento delle proprie conoscenze e dall’altro prevede un’espansione delle competenze sull’asse della gestione che si muove verso capacità di gestione delle risorse e dei processi, potrebbe avere conseguenze rivoluzionarie a livello organizzativo, per le aziende sanitarie pubbliche e private nel medio/lungo termine.
La valutazione delle competenze dei professionisti della salute rappresenta un elemento strategico per l’eccellenza di tutto il SSN, attraverso l’inserimento in un processo continuo di valutazione e aggiornamento delle proprie competenze.
Per fare ciò le competenze devono essere scomposte in elementi oggettivabili, individuando indicatori e standard inseriti in check list di verifica, anche se rimane aperta la questione della soggettività di chi valuta.
La valutazione è un processo continuo
Il processo di valutazione viene espresso all’interno delle organizzazioni quotidianamente sia in forma formale che informale attraverso strumenti specifici, o solo in determinate occasioni.
| VALUTAZIONE NON FORMALIZZATA | VALUTAZIONE FORMALIZZATA |
|
Usa modalità soggettive È casuale e arbitraria Usa criteri disomogenei Si presta a distorsioni Da risultati che non si possono sistematizzare |
Usa un metodo e degli strumenti È periodica e continua Usa criteri omogenei Riduce le possibili distorsioni Permette un uso razionale dei risultati |
(Differenze tra la valutazione formalizzata e non. Calamandrei C., Orlandi C., La dirigenza infermieristica, Manuale per la formazione dell’infermiere con funzioni manageriali, Terza Edizione, McGraw-Hill, Milano, 2009 p.464)
Se condotta in modo sistematico e strutturato, la valutazione del personale infermieristico, in particolare di quello neoassunto, può rappresentare un valore aggiunto alla gestione delle risorse umane e dà un’immagine di trasparenza e chiarezza, fondamentale all’interno di un’organizzazione complessa che cerca di integrare interessi individuali e collettivi.
Nella fase valutativa di un professionista sono principalmente due le problematiche da affrontare: la complessità del trasformare un valore numerico in un giudizio articolato e la difficoltà propria dei sistemi di giudizio di non raggiungere mai la totale obiettività, anche se i pregiudizi del valutatore sono attenuabili.
La valutazione del personale può seguire tre direzioni principali:
- valutazione della posizione: si analizza il ruolo organizzativo, si stabilisce come una posizione contribuisce alle finalità dell’azienda. Si analizza e descrive la posizione in esame specificando i requisiti professionali necessari ai fini della valutazione. Questa analisi permette di definire il profilo delle figure esaminate, ossia le doti e qualità che la persona dovrà possedere. I test più utilizzati per accertare la presenza delle capacità richieste dalla posizione sono test attitudinali e di personalità;
- valutazione della prestazione: è incentrata sulla persona, sulla performance che esegue ed il contributo reale che questa dà all’azienda. Viene eseguita con cadenza periodica, solitamente annuale, o in caso di avvenimenti particolari come nuove assunzioni o trasferimenti. Dal punto di vista tecnico, un sistema di valutazione delle prestazioni prevede l’individuazione dei parametri di valutazione (obiettivi), la definizione delle schede di valutazione e della procedura (documento che riassume le responsabilità del sistema), la definizione di un manuale per l’addestramento del valutatore e le modalità e le tempistiche di comunicazione della valutazione;
- valutazione del potenziale: pone attenzione alle potenzialità del dipendente, alle sue competenze inespresse così da individuarle e poterle sviluppare. Viene utilizzata in caso di ricerca di un sostituto quando un lavoratore deve assentarsi per un certo periodo oppure per individuare gli infermieri idonei a svolgere la funzione di tutor. Viene eseguita un’analisi delle sue caratteristiche psicologiche, delle sue abilità e del suo sistema di valori rapportato a quelli dell’azienda.
Spesso si possono incontrare difficoltà nella definizione degli obiettivi di un sistema di valutazione; un sistema i cui obiettivi di valutazione sono ben definiti dovrebbe rispettare i seguenti principi:
- coerenza con gli obiettivi aziendali;
- coerenza con le aree di risultato del valutato;
- misurabilità;
- significatività;
- novità;
- raggiungibilità.
Ponendo particolare attenzione al processo di valutazione delle prestazioni, che è quello più frequentemente utilizzato in caso di valutazione di un professionista, si osserva che è un processo distinto in più fasi:
- la raccolta delle informazioni necessarie alla valutazione tramite la comunicazione con altre persone (tutor/affiancatore) o con l’osservazione diretta e prendendo nota di avvenimenti particolari (dato che il processo è lungo, sarebbe auspicabile fissare degli obiettivi intermedi da raggiungere, dividendo il percorso in tappe e fornendo un feedback sull’andamento del percorso);
- l’attribuzione di un “peso” alle informazioni raccolte ed infine la formulazione del giudizio.
Il processo di valutazione del personale diventa sinonimo di garanzia, di equità e di sicurezza e ciò riflette la necessità di un sistema organico di valutazione che faciliti i professionisti nell’individuare i loro punti di forza e gli ambiti in cui è necessario un miglioramento.


















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?