ipotermia peri operatoria
Ogni giorno ci sono persone che subiscono interventi chirurgici per i più svariati motivi. L’ipotermia peri-operatoria può essere la causa di complicanze per i pazienti in seguito ad intervento
FIRENZE. Ogni giorno ci sono persone che subiscono interventi chirurgici per i più svariati motivi. L’ipotermia peri-operatoria può essere la causa di moltissime complicanze per i pazienti in seguito all’intervento.
Si definisce ipotermia la diminuzione della temperatura corporea al di sotto dei 36°C. Questa può essere indotta dall’esposizione ad ambienti con basse temperature, dall’immersione in acque fredde, dall’assunzione di farmaci o alcool, o ancora da patologie o condizioni cliniche particolari, talvolta indotte.
Si distinguono tre gradi diversi di ipotermia:
-
LEGGERA se la temperatura corporea è maggiore di 34°C;
-
MODERATA se la temperatura corporea è compresa tra 34°C e 30°C;
-
SEVERA se la temperatura corporea è minore a 30°C.
Numerose sono le categorie di soggetti vulnerabili nei confronti di questo evento, ad esempio gli anziani, sia per la possibile presenza di patologie concomitanti che per la riduzione, con l’avanzare dell’età, del tessuto adiposo sottocutaneo il quale limita l’isolamento termico, ma anche per la ridotta capacità di attivare il brivido e per l’ipotrofia muscolare. Una delle categorie di soggetti che più frequentemente può andare incontro alla riduzione della TC è quella dei pazienti sottoposti ad intervento chirurgico che sono colpiti nel 70% dei casi e possono manifestare complicanze maggiori ai livello di diversi organi dell’organismo.
Il tratto distintivo dell’ipotermia peri-operatoria è la TC inferiore a 36°C e la depressione del metabolismo, che coinvolge tutti i principali sistemi del corpo: cardiovascolare, respiratorio, sistema nervoso centrale, immunitario, ematologico. Si assiste inoltre alla riduzione della clearance di numerosi farmaci anestetici e curari e sembra essere correlata anche a maggior perdite ematiche intraoperatorie, con conseguente bisogno di emotrasfusioni.
Tra le più frequenti complicanze si riscontrano le infezioni della ferita chirurgica che rappresentano il 14-16% di tutte le infezioni nosocomiali e sono una delle principali cause di morbilità post-operatoria. Le infezioni del sito chirurgico prolungano l’ospedalizzazione da 5 a 20 giorni (circa il 20%) in base al tipo di microrganismo responsabile e questo determina un maggior costo per l’assistenza ospedaliera.
Risulta pertanto necessario che il team di sala operatoria, compresi i colleghi infermieri, utilizzino presidi tanto più specifici ed efficienti quanto più le condizioni del malato ed il tipo di intervento predispongono alle perdite di calore. La temperatura da monitorare è quella centrale, cioè quella del centro termoregolatore posto a livello ipotalamico.
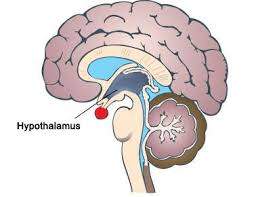
centro termoregolatore posto a livello ipotalamico
Essa può essere misurata in arteria polmonare, nell’esofago distale, a livello naso-faringeo o a livello della membrana timpanica. Il classico metodo della misurazione della TC con termometro ascellare è inadatto in molte circostanze, come nel caso di pazienti traumatizzati, a causa dell’elevata differenza tra la temperatura dei tessuti superficiali e quella del “core”, ma anche perché questo metodo comporterebbe l’immobilità dell’arto superiore del paziente per evitare il riscaldamento della sonda per azione dell’aria circostante; inoltre il valore rilevato potrebbe risentire della somministrazione di liquidi nell’arto omolaterale.
Negli anni sono state create numerose linee guida o protocolli per la prevenzione ed il trattamento dell’ipotermia. Gli infermieri di sala operatoria e quelli di anestesia hanno un ruolo cruciale nel promuovere il bilancio termico attraverso interventi capaci di minimizzare le perdite di calore e nel mantenere o ricondurre il soggetto alla normotermia anche nel periodo post-operatorio. Le linee guida per il Trattamento dell’Ipotermia del National Institute for Health and Clinical Excellence (NICE) del 2008 danno idea del percorso che deve essere effettuato per prevenire o trattare l’ipotermia peri-operatoria.
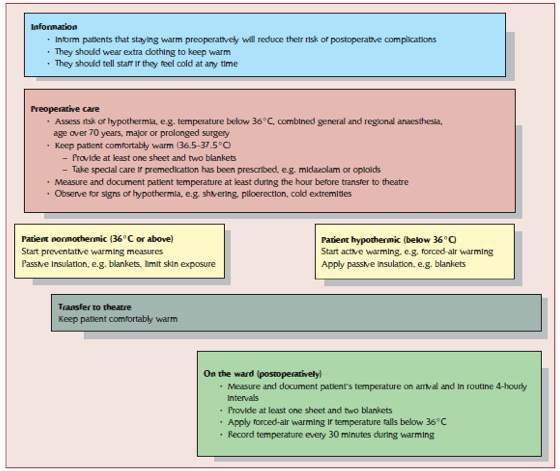
Algoritmo del trattamento dellâIpotermia inattesa intra-operatoria basato sulle Linee Guida per il trattamento dellâIpotermia del National Institute for Health and ClinicalExcellence (2008)
L’infermiere ha il ruolo di educare il paziente sulla prevalenza e sulle complicanze a cui l’ipotermia può portare, sull’importanza del riscaldamento pre-operatorio e sul fatto che la persona assistita debba sempre riferire le proprie sensazioni di freddo nelle fasi pre- e post- operatorie così da poter intervenire tempestivamente.
Nella fase pre-operatoria si può rendere necessario attuare misure preventive di riscaldamento passivo per i pazienti normotermici, attraverso il cosiddetto “isolamento passivo”, ossia l’utilizzo di coperte scaldate di cotone, calzini o copricapo in modo da ridurre l’esposizione cutanea alle basse temperature ambientali, mentre per i pazienti già ipotermici nella fase pre-operatoria si utilizzano misure di riscaldamento attivo, ossia sistemi di riscaldamento a convezione ad aria forzata (air forced warming); diverse ricerche hanno dimostrato che il riscaldamento pre-operatorio per 1 o 2 ore precedenti all’intervento previene la riduzione della temperatura, considerando che durante la prima ora dall’induzione dell’anestesia si ha la maggior perdita di calore (fino a 1,6°C della temperatura centrale).
Durante l’intervento ad ogni paziente dovrebbe essere controllata la TC quando ci sono cambiamenti clinici significativi; essa potrà essere monitorata a intermittenza o continuamente, a seconda che i pazienti ricevano anestesia generale o regionale, mediante diversi strumenti, i quali dovranno essere tanto più efficienti quanto più le condizioni del paziente e la tipologia di intervento chirurgico predispongono a perdite di calore.
Se durante l’intervento chirurgico il paziente diventa ipotermico, viene attivato un protocollo di trattamento per l’ipotermia, che persegue due obiettivi principali:
- il ristabilimento delle funzioni vitali
- il riscaldamento
I metodi di riscaldamento utilizzabili nella fase intra-operatoria si distinguono principalmente in due categorie:
- riscaldamento interno
- riscaldamento esterno
Quest’ultimo può essere suddiviso in riscaldamento esterno passivo o attivo. I sistemi di riscaldamento passivi prevedono l’uso di coperte di cotone riscaldate o altre superfici coprenti come teli sterili chirurgici che possono ridurre la perdita di calore dal corpo della persona aumentando l’isolamento, mentre il paziente si riscalda spontaneamente attraverso un incremento del metabolismo basale. Il riscaldamento esterno passivo è utile nei pazienti in cui è ancora presente termogenesi, valutabile attraverso un aumento della TC nella prima ora di osservazione ed è indicato nei pazienti con ipotermia lieve.
Le metodiche attive invece, oltre a ridurre la perdita di calore, permettono di riscaldare la superficie corporea del soggetto. Ad oggi i sistemi di riscaldamento attivi cutanei sono raccomandati come più efficaci per il mantenimento della normotermia durante il periodo intra-operatorio; tra questi il più utilizzato è l’ “Air Forced Warming” (FWS), in cui l’aria riscaldata circola dall’unità riscaldante attraverso un’unica coperta ed esistono modelli per il riscaldamento di tutto il corpo o solamente per una parte di esso o specifici per tipo di sito chirurgico.
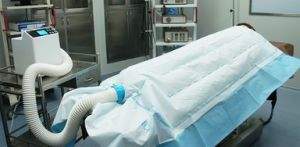
Air Forced Warming
Nei pazienti che invece raggiungono temperature inferiori a 30°C si rendono necessarie strategie di trattamento più invasive come il riscaldamento interno centrale che si ottiene con diversi metodi, alcuni interni all’organismo, altri extracorporei, come il bypass cardiaco parziali, la dialisi peritoneale, o l’utilizzo di un tubo termico esofageo.
Infine nella fase post-operatoria la temperatura del paziente dovrebbe essere misurata e documentata contemporaneamente agli altri parametri vitali al momento dell’ammissione nella stanza di risveglio e poi ogni 15 minuti:
- se la TC è 36°C o superiore, allora è possibile pianificare il trasferimento del paziente nell’ U.O. di provenienza, mettendo in atto eventuali misure preventive di riscaldamento
- se la TC è minore a 36°C, il paziente dovrebbe essere riscaldato attivamente (es. riscaldatore di liquidi, termocoperta) rivalutando il benessere termico ogni 30 minuti, oppure ogni volta che compare un cambiamento clinico significativo10, fino al raggiungimento di un buon livello di comfort termico prima del trasferimento
L’entità delle problematiche correlate allo sviluppo dell’ipotermia ha permesso il raggiungimento di specifiche conoscenze relativamente al fenomeno, basta pensare che nei soli USA è stato stimato che la prevenzione delle complicanze legate all’ipotermia potrebbe ridurre la durata del ricovero fino al 40% e ridurre l’incidenza di infezioni fino al 60%, con una notevole riduzione dei costi dell’ospedalizzazione.
Se prima la mancanza di evidenze scientifiche sull’argomento poteva in parte giustificare le azioni o omissioni da parte degli operatori sanitari, oggi non è più così e diventa dovere di ogni professionista fare tutto il possibile per prevenire l’insorgenza di questo fenomeno.Un’adeguata prevenzione dell’ipotermia accidentale può ridurre l’evenienza di numerose complicanze per il paziente chirurgico in termini sia quantitativi che qualitativi e migliorare tutto il percorso di cura.
Molti passi avanti sono stati fatti relativamente alla gestione del paziente chirurgico in ognuna delle fasi collegate all’intervento ed è necessario il contributo di tutti i professionisti per rendere uniformi le attività che vengono svolte in sala operatoria, anche per quanto riguarda l’ipotermia.
(*) Marco Bazzini - Infermiere
Bibliografia:
-
De brido Poveda V., Galvaò C.M., Dos Santos C.B, Factors associated to the development of hypothermia in the intraoperative period, Rev Latino-am Enfermagem, 2009, marco-abril 17:228-33
-
Management of inadvertent perioperative hypothermia in adults, Clinical Guidelines, in www.guidance.nice.org.uk, 2008, u.c. 8 Agosto 2012
-
Linda Pasqualina Cannone, IPOTERMIA INATTESA in sala operatoria, Linea Guida clinica per la prevenzione non pianificata dell’Ipotermia, Centro studi EBN, Azienda Ospedaliero-Universitaria Bologna, Policlinico S.Orsola Malpighi, Bologna, 29/6/2006, in www.evidencebasednursing.it. U.c. 27/01/2012
-
Galva˜ o M.C., Liang Y., Clark A.M., Effectiveness of cutaneous warming systems on temperature control: meta-analysis, Journal of Advanced Nursing, 2010, 66,6:1196–1206
-
Montanini S., Martinelli G., Torri G., Berti M., Pattono R., Borzomati E., Proietti R., Baroncini S., Bertini L., Raccomandazioni sulla Normotermia Perioperatoria, Linee Guida Siaarti, Minerva Anestesiologia, 2001, 67:157-158


















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?