La rianimazione cardiopolmonare (RCP) è necessaria in circa il 1-2% di tutti i bambini appena nati nei loro primi minuti di vita. Tuttavia, la RCP può essere necessaria nei neonati successivamente alla nascita, in particolare nelle categorie ad alto rischio come i neonati ricoverati in terapia intensiva o in altre unità meno specialistiche. In tutti questi scenari, il ruolo degli infermieri è essenziale per diversi aspetti con l'obiettivo di prevenire l'arresto cardiaco e iniziare nell'immediato le manovre di supporto vitale. Inoltre, gli infermieri hanno un ruolo particolare nella cura della famiglia durante la rianimazione cardiopolmonare.
Assistenza infermieristica nella rianimazione neonatale: systematic review
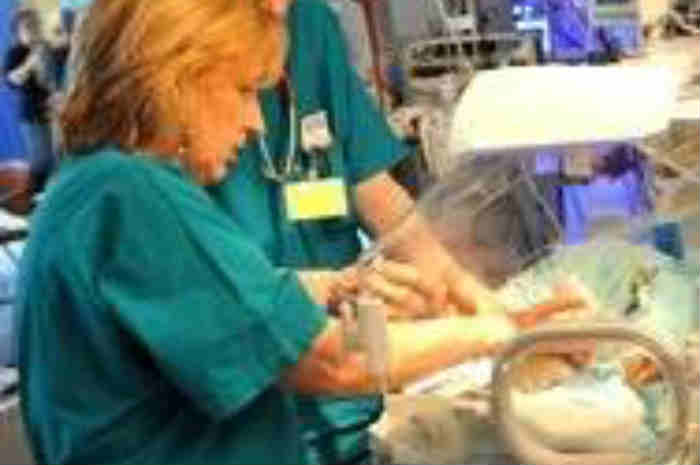
Infermiere nella rianimazione neonatale
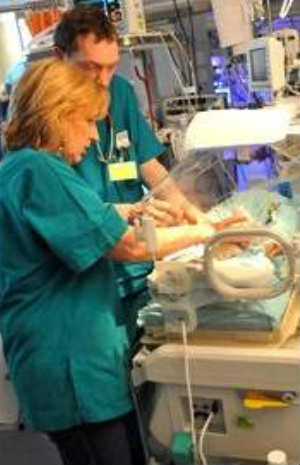
In ogni soggetto, una rianimazione tempestiva e adeguata può fare la differenza tra sopravvivenza, sopravvivenza con esiti neurologici, o la morte. Questo principio si applica anche ai neonati, che sono ancora più esposti al rischio di arresto cardiopolmonare rispetto alla popolazione adulta.
La rianimazione è necessaria in circa 1-2% di tutti i neonati nei primi minuti di vita, infatti personale qualificato dovrebbe essere sempre presente durante il parto, pronti a fornire le manovre di supporto qualora fossero necessarie.
Tuttavia, la rianimazione cardiopolmonare (CPR) può anche essere necessaria in neonati nel periodo successivo alla nascita, in particolare in neonati ad alto rischio ricoverati in terapia intensiva, come quelli nati prematuramente, colpiti da anomalie congenite, asfissia perinatale, o quelli che hanno subito interventi di chirurgia maggiore dipendenti da dispositivi tecnologici, e così via.
La CPR può essere occasionalmente necessaria anche nelle unità di bassa intensità, come ad esempio il nido o nel reparto di pediatria generale.
In questi ambienti il livello di monitoraggio è spesso meno sofisticato e rigoroso, esponendo i pazienti ad un rischio più elevato.
In tutti questi scenari, il personale infermieristico è di fondamentale importanza per molti aspetti critici come il riconoscimento precoce di un bambino con un difetto cardiaco, le immediate manovre di base di supporto vitale in qualità di membro attivo della squadra di rianimazione, il sostegno ai familiari durante la rianimazione cardiopolmonare.
Riconoscere precocemente i neonati a rischio e prevenire l’arresto cardiaco
In una unità di terapia intensiva neonatale (TIN), nonostante le sofisticate tecnologia mediche e gli sforzi di infermieri esperti e medici, i neonati trascorrono diversi giorni o settimane a causa delle loro condizioni di base. Le cause sono molto variabili, tra cui l’insufficienza respiratoria acuta secondaria per l’ostruzione delle vie respiratorie, il malfunzionamento dei dispositivi ventilatori, infezioni acute con compromissione emodinamica, neonati di peso inferiore a 1500 g.
Chiaramente, un riconoscimento precoce di qualsiasi problematica in termini di parametri vitali può essere efficace per evitare o limitare il rischio di arresto cardiaco, spingendo per un intervento adeguato da parte del team medico. Tuttavia, in letteratura medica, sono diversi i metodi per identificare i "pazienti a rischio".
Questi "pazienti a rischio" possono così beneficiare di interventi immediati, tra cui uno stretto monitoraggio, di rapporto infermiere-paziente più intenso, una reperibilità del medico più adeguata o di un ricovero in terapia intensiva. Purtroppo i criteri di allarme non sono ancora molto sensibili nella popolazione neonatale.
Rianimazione cardiopolmonare: il ruolo dell’infermiere
Purtroppo, episodi di arresto cardiaco non possono essere impediti o non sempre prevenibili, sia in terapia intensiva sia al nido. In ogni caso, i sanitari devono essere pronti a intervenire il più presto possibile e iniziare immediate manovre di supporto vitale, se necessario.
Gli infermieri nelle terapie intensive neonatali sono spesso i primi a testimoniare episodi di CA. Pertanto devono essere preparati ad ogni evenienza in caso di arresto cardiaco in reparto, ed essere pronti a fornire le prime manovre di soccorso, compreso BLS e somministrazione di ossigeno.
In genere, gli infermieri devono assicurare che tutte le forniture e le adeguate attrezzature per la rianimazione neonatale siano facilmente accessibili, in una zona ben definita, per facilitare l'intubazione, la ventilazione, la reintegrazione dei liquidi, la somministrazione di farmaci. Inoltre, gli infermieri dovrebbero richiedere quanto prima la presenza di personale medico competente per gestire per fornire il supporto avanzato a questi bambini.
Non appena i medici esperti si rendono disponibili alla CPR, il contributo degli infermieri rimane fondamentale nell'assistere il leader del team, aiutandolo nella gestione delle vie aeree durante l'intubazione tracheale, controllando l'entrata di aria durante la ventilazione manuale, fornendo compressioni toraciche o ventilazione, ottenendo un sicuro accesso vascolare, la preparazione e la somministrazione di farmaci e fluidi, mantenendo il neonato a temperatura costante durante l'intero processo di rianimazione, e così via.
È importante sottolineare che gli infermieri devono essere pienamente coinvolti dal team medico riguardo all’interruzione della rianimazione in caso di insuccesso. Il personale medico e infermieristico dovrebbe agire in modo condiviso e coordinato in caso di emergenza includendo anche i membri della famiglia del paziente.
Infine, ogni episodio di arresto cardiopolmonare rappresenta un drammatico inconveniente, che richiede un approccio complesso e altamente specializzato, in particolare nei pazienti più vulnerabili come i bambini appena nati. Per raggiungere questo obiettivo, data la relativa rarità di arresto cardiopolmonare episodi in età neonatale, in particolare al di fuori della sala parto, è di vitale importanza attuare programmi di formazione continua, sulla base di "codici finti" o simulazioni "ad hoc”.
Queste sessioni di pratica, che prevedono attrezzature per la rianimazione e formazione su manichini, consentono ai medici e gli infermieri una reale opportunità di mantenere le competenze e valutare i risultati nei differenti scenari di arresto cardiaco neonatale. Ciò può risultare particolarmente utile per gli operatori sanitari che raramente sono esposti a tali eventi drammatici.
L'infermiere e la presenza dei familiari durante la RCP
Negli ultimi dieci anni, il concetto di "assistenza centrata sulla famiglia" ha raggiunto un crescente consenso all'interno di molti ospedali in diversi paesi, anche nelle emergenze. L'obiettivo principale della cura centrata sulla famiglia è di soddisfare le esigenze delle famiglie dei pazienti, comprese le loro richieste di informazioni e supporto e l'opportunità di essere vicino ai loro cari.
In pediatria, questo particolare approccio di cura ha di recente portato a cambiamenti importanti nella politica di molti ospedali, tra cui la possibilità per i genitori di rimanere nell'Unità di Terapia Intensiva 24 h, o di assistere a manovre invasive, anche durante la rianimazione.
Gli infermieri sembrano essere particolarmente sensibili a questa materia. Questo può essere in parte spiegato dal fatto che gli infermieri sono soliti stabilire un rapporto intenso con le famiglie, essendo in costante contatto con loro e con i loro bambini, sviluppando così un naturale senso di solidarietà e di compassione.
Nel 1993, l'American Emergency Nurses Association ha messo a punto una dichiarazione riguardo la posizione di sostegno che assume la famiglia durante le procedure invasive e di rianimazione, approvata successivamente nel 2001.
Gli oppositori sostengono che una possibile reazione dei familiari possa interrompere il team durante la rianimazione e che sarebbe dirompente e traumatico psicologicamente per i parenti che assistono.
Recentemente, l’European Federation of Critical Care Nursing Associations (EfCCNa), l’ European Society of Paediatric and Neonatal Intensive Care (ESPNIC) e l’ European Society of Cardiology Council on Cardiovascular Nursing and Allied Professions (CCNAP) hanno ratificato una dichiarazione congiunta sulla decisione di permettere ai familiari di essere presenti durante un tentativo di rianimazione.
Per facilitare la corretta attuazione della presenza dei familiari è necessario avviare la formulazione di protocolli per la famiglia dell’assistito con particolare attenzione alla preparazione del personale sanitario. Anche in questo caso, gli infermieri hanno un ruolo importante per la realizzazione di questo compito. Infatti, il livello di partecipazione della famiglia può essere influenzata dalla qualità del sostegno fornito dagli infermieri.
Molti infermieri di area critica ritengono importante valutare i familiari come partner nella cura dei pazienti, incoraggiando il loro coinvolgimento nelle decisioni relative alle cure di fine vita. Delle linee guida scritte a sostegno delle esigenze dei membri della famiglia dei pazienti e dei professionisti della salute in questi momenti critici, possono produrre un più unificato e un approccio coerente a questo aspetto delicato della pratica clinica.
Infine, è anche importante riconoscere il pesante impatto emotivo del prendersi cura dei bambini e dei neonati malati e moribondi criticamente e le loro famiglie. Per questo motivo, è essenziale che sia gli operatori sanitari e sia le famiglie siano supportate durante e dopo il processo di rianimazione.
Supporti identificati includono un membro del personale dedicato per la famiglia testimone della rianimazione, il follow-up per le famiglie a seguito di una morte, e aiuto per il personale sanitario affetto da stress per dolore cumulativo.


















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?