La prevenzione delle LdP deve essere considerata una priorità assistenziale di un’organizzazione sanitaria e del personale addetto all’assistenza, che necessita dell’implementazione di strategie proattive e di protocolli standard. La carenza di misure inadeguate o insufficienti rappresenta un indicatore di scarsa qualità assistenziale ed è motivo di controversie legali.
Come prevenire le lesioni da pressione
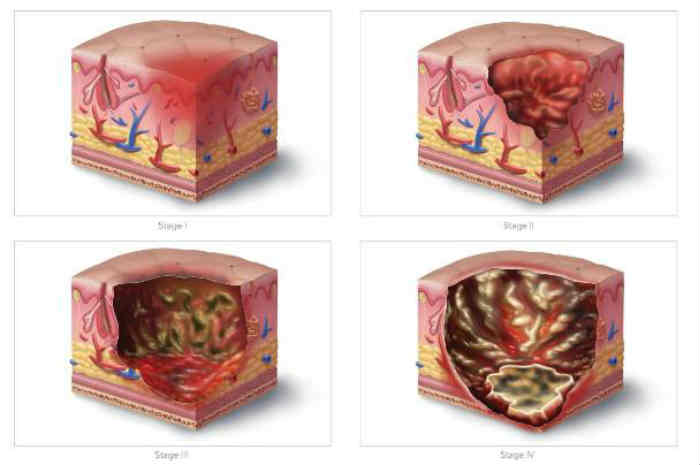
Stadiazione lesioni da pressione
Le raccomandazioni (NICE 2014 e WUWHS 2016) per la prevenzione delle UdP comprendono metodi per:
- l’identificazione dei soggetti a rischio di sviluppare una LdP, cioè persone con ridotta mobilità, con significativa perdita della sensibilità, severo deterioramento cognitivo, incapaci di riposizionarsi autonomamente, con pregressa storia di ulcere o alterazione della perfusione tessutale, o con gravi carenze nutrizionali; la scala del rischio può rappresentare uno strumento utile per l’operatore sanitario (Linee guida AHQR, 2013). La valutazione del rischio deve essere eseguita al momento dell’accettazione del paziente (e comunque entro le 8 ore);
- un accurato esame della cute da parte di un operatore sanitario esperto, con particolare attenzione alle aree più vulnerabili, in prossimità delle prominenze ossee, per valutare l’integrità cutanea e rilevare la presenza di calore e/o cambio di colore, eventuali differenze di consistenza del tessuto rispetto alle aree circostanti, (specialmente nei pazienti con tonalità di pelle più scura) edema, segni di flogosi, secchezza e/o macerazione. La valutazione dovrebbe, inoltre, tener conto di qualsiasi dolore o disagio riferito dal paziente;
- considerare l’uso di una barriera di protezione (crema o gel) per prevenire danni alla pelle causati da dermatiti o da incontinenza urinaria;
- incoraggiare i pazienti a rischio di sviluppare una UdP a cambiare la loro posizione frequentemente e almeno ogni 6 ore. Laddove il paziente non fosse in grado di agire autonomamente, offrire loro aiuto avvalendosi di ausili idonei (es. sollevatori), documentando su un apposito diario la frequenza del cambio e la posizione (previsto ogni 4 ore);
- prevedere l’utilizzo di una superficie antidecubito, per permettere una adeguata ridistribuzione della pressione di appoggio. Le linee guida dell’AHRQ (2006) raccomandano l’utilizzo di prodotti in poliuretano alti almeno 10 cm, meglio se 16 o 20 in modo da aumentare la superficie di appoggio e ridurre il carico tessutale per ogni cm² (Bellingieri A., 2013);
- valutare lo stato nutrizionale della persona e provvedere a correggere eventuali squilibri. Un insufficiente apporto dietetico, in particolare di proteine (albumina<3,5 % ml) è un indice predittivo di sviluppo di lesioni. È importante prevedere nella dieta quotidiana un apporto proteico da introdurre giornalmente che si aggira intorno a 1-1,5 mg/kg/prodie, un adeguato apporto calorico e vitaminico, con almeno 1 gr di vitamina C nelle 24 ore, di sali minerali e un controllo del bilancio idrico (AHRQ, 2006);
- utilizzo di scale di valutazione a supporto del giudizio clinico, per individuare la presenza di elementi di vulnerabilità del paziente e per avere a disposizione dati chiari e confrontabili per la trasmissione delle informazioni. Le scale di valutazione del rischio più frequentemente utilizzate sono: il Norton Pressure Ulcer Prediction Score, (Norton Scale) la Braden Scale for Predicting Pressure Sore Risk, specificatamente in soggetti anziani fisicamente e cognitivamente compromessi o la Waterloo Score (WUWHS, 2016);
- per quanto riguarda la valutazione dello stato nutrizionale per identificare i soggetti a rischio di malnutrizione, la European Society for Clinical Nutrition and Metabolism (ESPEN) raccomanda il Mini Nutrition Assessment (MNA) per l’età geriatrica (Santullo, 2009).
La frequenza del riposizionamento sarà determinata da (NPUAP/EPUAP 2009):
- tolleranza tessutale dell’individuo
- livello di attività e mobilità
- condizioni mediche generali
- obiettivi generali di trattamento
- valutazione delle condizioni della cute
Prevenzione lesioni da pressione, le raccomandazioni
- La cute dovrebbe essere pulita ed asciugata ad intervalli regolari e quando si sporca, con acqua tiepida e detergenti a pH bilanciato. Non frizionare energicamente la cute;
- mantenere un’adeguata idratazione della cute con prodotti emollienti;
- uso di barriere protettive della cute (come pellicole liquide o trasparenti, idrocolloidi extrasottili, medicazioni multistrato) o cuscini protettivi per ridurre lesioni da frizione;
- ridurre al minimo l’esposizione della cute all’umidità causata da incontinenza, sudorazione o secrezione delle ferite;
- mantenimento di un adeguato stato nutrizionale ed un corretto bilanciamento dei principi nutritivi;
- cambio di postura programmata e utilizzo di presidi antidecubito per la ridistribuzione della pressione, con un microclima adeguato e/o funzioni terapeutiche (sistemi integrati, materassi, sovamaterassi, cuscini da seduta, ausili minori) (Bellingieri A., 2013).
Per evitare che le superfici risultino inefficaci dal punto di vista preventivo e/o terapeutico, è necessario:
- posizionare il minor strato possibile di lenzuola nelle zone di contatto del paziente;
- evitare l’uso di traverse assorbenti e pannolini, in modo da consentire l’affondamento massimo del paziente sulla superficie e favorire la distribuzione del carico e ridurre la pressione di contatto;
- evitare la manovra di rimboccare le lenzuola sotto il materasso affinché non si realizzi quello che viene definito “effetto amaca”, che annulla l’azione di ridistribuzione del corpo da parte della superficie di supporto, determinando una concentrazione della pressione sulle prominenze ossee (Linee Guida Friuli Venezia Giulia, 2013).
Le medicazioni valgono come prevenzione delle lesioni?
L’utilizzo di una medicazione su sedi anatomiche a rischio di danni da pressione può essere presa in considerazione, laddove il paziente sia stato valutato a rischio di sviluppare una UdP, in combinazione con i protocolli standard di prevenzione (WUWHS 2016).
Una revisione sistematica della letteratura (Moore Z, Webster J, 2013) ha evidenziato che l’applicazione di medicazioni sulla cute in prossimità di una sporgenza ossea ha determinato una riduzione significativa dell’incidenza delle LdP (p<0,001) rispetto all’assenza di medicazioni (WUWHS, 2016).
Lo scopo riguardo l’utilizzo delle medicazioni è quello di comprendere il modo in cui i materiali e la struttura di cui sono composte possano influire sui fattori estrinseci:
- ridurre le forze di attrito mediante una superficie esterna costituita da un materiale ad attrito ridotto;
- ridurre le forze di taglio trasmesse ai tessuti con una medicazione composta da vari strati che possono muoversi l’uno rispetto all’altro;
- equilibrare il microclima cutaneo attraverso una medicazione che mantenga un ambiente umido, tra il 40 e l’80% sulla superficie cutanea per contribuire all’elasticità della pelle;
- fornire alla cute una barriera protettiva, non permettendo la penetrazione dell’umidità esterna (es. docce o incontinenza).
| Criteri Wuwhs per la scelta delle medicazioni (2016) | |
|
|
Le medicazioni utilizzate per la prevenzione delle LdP rappresentano presidi aggiuntivi in associazione ai protocolli standard di prevenzione, che hanno come principi cardine l’insieme di misure denominate SSKIN:
- superficie di supporto in grado di ridistribuire la pressione
- ispezione regolare della cute
- cambio regolare di postura (riposizionamento)
- gestione dell’incontinenza /dell’umidità
- controllo della nutrizione.
Si auspica nel futuro un maggiore impegno delle organizzazioni nell’implementazione di strategie di ricerca e di raccolta dati per la prevenzione dell’incidenza delle lesioni cutanee, per fornire un’assistenza orientata a migliorare la qualità e ad una allocazione delle risorse rivolta più alla prevenzione che alla gestione delle complicanze.
A cura di: Peghetti Angela, Seri Roberta, Iacoviello Arianna


















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?