Le medicazioni avanzate sono materiali di copertura con caratteristiche di biocompatibilità. Mantenendo un microambiente umido, promuovono il processo di riparazione tissutale, proteggono da infezioni esogene e mantengono temperatura costante e permeabilità all'ossigeno. Non si conosce una medicazione che possa seguire una lesione in tutte le fasi che accompagnano il processo riparativo; il professionista valuta e sceglie il presidio appropriato in un'ampia gamma di prodotti a seconda della fase della lesione in questione.
Paziente con lesioni cutanee, dalla presa in carico al trattamento
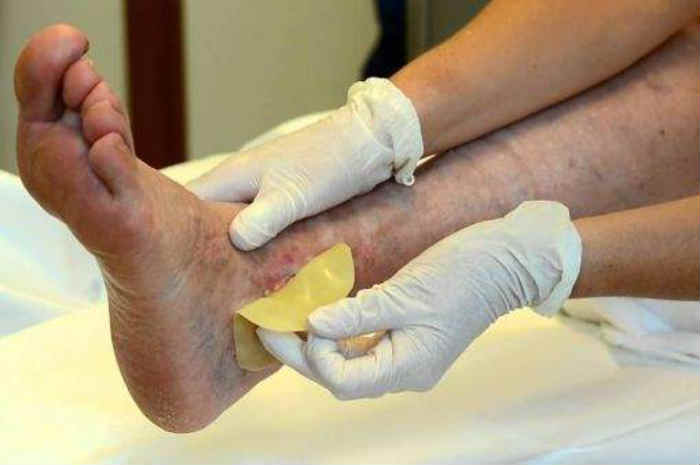
Lesione cutanea caviglia
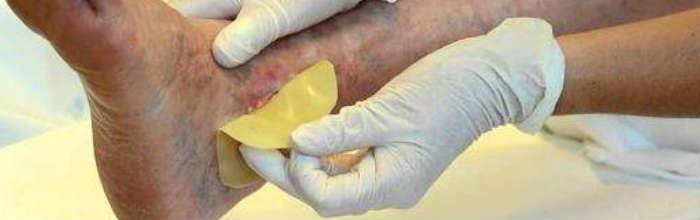
Il paziente con lesioni cutanee deve essere inserito all’interno di un Percorso Diagnostico Terapeutico Assistenziale (PDTA) basato sulla presa in carico da parte di una rete composta da professionisti multi-professionali e multi-specialistici, garantendo un approccio globale.
Il primo inquadramento clinico dovrebbe essere effettuato dal MMG che indirizza il paziente agli ambulatori infermieristici territoriali per la presa in carico congiunta, la predisposizione di un piano assistenziale personalizzato e la definizione dell’obiettivo di cura.
Preparazione del letto della ferita
La preparazione del letto della ferita (Wound Bed Preparation) inizia con l’utilizzo del TIME che identifica gli elementi principali che possono ostacolare il processo di riparazione tissutale che porta alla guarigione.
Il primo elemento critico è la presenza di tessuto disvitale, perché impedisce la valutazione del fondo della lesione e delle strutture interessate dal processo, blocca la migrazione cellulare impedendo l’attività dei fattori di crescita, fornisce un focolaio per promuovere/mantenere la fase infiammatoria e ostacola la progressione verso la guarigione.
Debridment, lo sbrigliamento della ferita
L’obiettivo principale è il debridment che sarà appropriato alla situazione clinica della lesione e del paziente.
Tipologie di debridment
- chirurgico e/o conservativo con taglienti
- enzimatico
- autolitico
- meccanico e fisico
- biologico
Tutti i tipi di debridment possono essere utilizzati nella stessa lesione a seconda delle condizioni del fondo della lesione e delle condizioni cliniche e psicofisiche del paziente.
Debridment chirurgico
Il debridment chirurgico è una procedura chirurgica raccomandata in caso di escare estese, in presenza di sepsi secondaria all’infezione associata alla lesione.
È un metodo veloce, parzialmente selettivo e doloroso.
Debridment enzimatico
Il debridment enzimatico utilizza enzimi proteolitici esogeni che interagiscono con quelli endogeni senza interferire con il tessuto di granulazione.
È un debridment selettivo che agisce per la rottura dei legami peptidici favorendo la rimozione del tessuto non vitale. Per essere efficace bisogna mantenere il giusto grado di umidità e monitorare la cute perilesionale per evitarne la macerazione. È un debridment che necessita di tempi lunghi per il raggiungimento dell’obiettivo.
Debridment autolitico
Il debridment autolitico è un debridment fisiologico che utilizza idrogeli e/o idrocolloidi, i quali reidratano ed ammorbidiscono l’escara favorendo il suo rigonfiamento facilitandone il distacco.
È un debridment selettivo che agisce attraverso il rilascio degli enzimi proteolitici endogeni che degradano il tessuto necrotico, permettendone la digestione da parte dei macrofagi.
Debridment meccanico
Il debridment meccanico rimuove il tessuto non vitale dal letto della lesione, non è selettivo e rimuove anche il tessuto di granulazione. I più comuni tipi di d. meccanico sono le medicazioni wet to dry, le irrigazioni ad alta o bassa pressione e la terapia a getto d’acqua.
Debridment biologico
Il debridment biologico utilizza la larva di Lucilla Sericata, che si nutre del tessuto necrotico sbrigliandolo, inoltre produce enzimi proteolitici che continuano il processo di sbrigliamento risparmiando il tessuto vitale.
L’utilizzo può avvenire con le larve libere o con il Biobag (le larve sono contenute in una medicazione).
Nel caso di lesioni secche del tallone, dell’occipite, delle dita dei piedi o degli arti inferiori, quando non è presente una vascolarizzazione sufficiente o lesioni causate da dispositivi medici, l’escara non deve essere rimossa se non in caso di eritema, edema, dolore della cute perilesionale, crepitio e secrezioni purulente.
Infezione e infiammazione della ferita
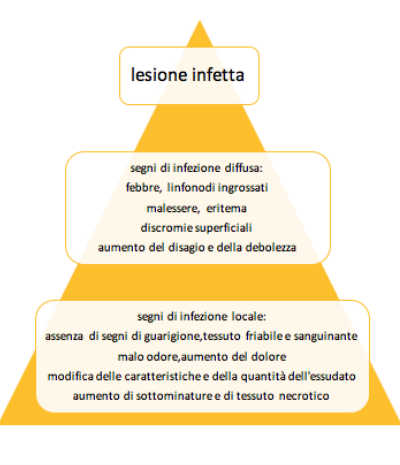
Il secondo elemento importante da governare sono l’infezione/infiammazione, principali eventi critici responsabili del ritardo e della conicità delle lesioni.
L’infiammazione fisiologica non termina dopo 3/5 giorni in caso di lesione detersa, ma continua, prolungando la migrazione dei leucociti e la fagocitosi ritardando il processo riparativo.
L’obiettivo è il controllo e la riduzione dell’infezione ripristinando il processo di guarigione, identificando i segni e i sintomi di un’infezione locale e/o diffusa.
Per identificare i microrganismi responsabili dell’infezione si utilizza la biopsia del tessuto profondo o il tampone quantitativo secondo la tecnica di Levine (detergere la ferita con soluzione fisiologica e asciugare con garze sterili. Non effettuare il prelievo su pus, escara, fibrina ispessita, ma sul tessuto di granulazione. Ruotare l’estremità dell’applicatore con la punta in alginato su una superficie di 1 cmq per almeno 5 sec. Imprimere una pressione sufficiente da far rilasciare l’essudato dall’interno dei tessuti della ferita. Utilizzare una tecnica sterile per spezzare la punta del tampone nel dispositivo di raccolta per le colture quantitative).

La detersione della lesione permette la riduzione della carica microbica attraverso l’utilizzo della Soluzione Fisiologica.
L’antisepsi è consigliata solo in presenza dei segni/sintomi di infezione (almeno 2 segni/sintomi).
Gli antisettici consigliati sono su base acquosa e devono essere lasciati agire sulla lesione per il tempo indicato dalla scheda tecnica, al termine dell’applicazione devono essere risciacquati con Soluzione Fisiologica ad esclusione dei prodotti a base di PHMB.
| Prodotto | Tempo di azione |
| PHMB | 10-15 min. |
| Iodopovidone 10% | > 2 min. |
| Sodio ipoclorito 0,05% | 2-3 min. |
| Clorexidina gluconato 0,05% | 5 min. |
Gestione dell’essudato
Il terzo elemento è la gestione dell’essudato che, se mal gestito, può condurre alla macerazione e/o squilibrio idrico: un eccesso di liquidi macera i margini della ferita e la secchezza da disidratazione rallenta la migrazione delle cellule epiteliali.
In una lesione acuta, le funzioni principali dell’essudato sono:
- Evitare che il fondo si secchi
- Contribuire alla migrazione delle cellule riparatrici (cheratinociti)
- Fornire i principi nutritivi al metabolismo cellulare
- Consentire la diffusione dei fattori immunitari e di crescita
- Coadiuvare l’eliminazione del tessuto danneggiato o devitalizzato.
In una lesione cronica, l’essudato:
- inibisce la crescita dei fibroblasti
- mantiene elevato il livello delle citochine pro-infiammatorie e delle metalloproteasi
- rallenta lo sviluppo dei fattori di crescita bloccandone la proliferazione.
L’intervento dell’infermiere è volto all’utilizzo della medicazione appropriata nella gestione dell’essudato, rispetto alle caratteristiche e alla quantità.
| Caratteristica | Possibile causa |
| Trasparente, giallo ambra | Essudato sieroso, spesso normale |
| Torbido, cremoso | Presenza di filamenti di fibrina (reazione all'infiammazione), infezione |
| Rosato, rosso | Danno capillare, presenza di eritrociti |
| Verde | Infezione da pseudomonas |
| Giallo, marrone | Presenza di slough, fistola enterica o urinaria |
| Grigio o blu | Medicazioni all'argento |
Le caratteristiche dell’essudato possono indirizzare il professionista alla causa e il quantitativo da assente ad alto nell’arco delle 24 ore, ci indica se la medicazione è appropriata.
- Essudato assente: la lesione è asciutta come la medicazione è asciutta
- Essudato basso: la lesione è umida e la medicazione è inumidita al 25%
- Essudato medio: la lesione è satura e la medicazione è imbevuta al 75%
- Essudato alto: la lesione e la medicazione sono imbibiti dall’essudato.
Valutazione dell’epidermide
Il quarto ed ultimo elemento del TIME è la valutazione dell’epidermide, i cheratinociti non migrano e i tessuti della ferita non rispondono agli stimoli rigenerativi.
È dimostrato che le cellule invecchiando non rispondono più ai fattori di crescita e uno dei segni evidenti della mancata guarigione è rappresentato dal bordo che con il passare del tempo non riesce a procedere verso la chiusura della ferita, il margine sottominato può essere un segno di colonizzazione o infezione.
L’infermiere deve valutare lo stato di idratazione del paziente con particolare attenzione alla cute perilesionale; uno strumento molto semplice che indirizza ad una prima scelta sul prodotto da utilizzare è la Plymouth Hydration Flow Chart.
Il tempo è il quinto elemento, la lesione ha i suoi tempi e le medicazioni vanno sostituite al momento giusto
Medicazioni avanzate, nella biocompatibilità la loro efficacia
Le medicazioni avanzate sono prodotte da materiale con caratteristiche di biocompatibilità che tende a interagire con la sede della lesione ed a stimolare una reazione specifica.
Il loro utilizzo permette di gestire la carica batterica, la natura e il volume dell’essudato prodotto, mantenendo ottimale l’idratazione della cute perilesionale.
Altri vantaggi legati all’utilizzo delle medicazioni avanzate sono:
- mantenere il microclima umido
- mantenere costante la temperatura
- proteggere dalle infezioni
- aiutare la rimozione del tessuto necrotico
- sono permeabili all’ossigeno
- sono maneggevoli
- sono atraumatiche.
Per la loro praticità, le medicazioni avanzate aiutano il professionista nella gestione dei cambi d’uso, nella miglior gestione del tempo e in un maggior risparmio economico, inoltre il professionista sceglie la medicazione appropriata in base al risultato che vuole ottenere in funzione dell’obiettivo di cura stabilito ricordando sempre che:
- la medicazione primaria è un presidio progettato per essere posto a contatto diretto con il letto della ferita
- la medicazione secondaria è intesa come medicazione di fissaggio o che va a supportare, integrare o completare l’azione della medicazione primaria.
Non si conosce una medicazione che possa seguire una lesione in tutte le fasi che accompagnano il processo riparativo; il professionista valuta e sceglie in un'ampia gamma di prodotti a seconda della fase della lesione in questione.
Classificazione delle medicazioni avanzate
Le medicazioni possono essere suddivise secondo la Classificazione Nazionale Dispositivi (CND) che identifica le caratteristiche e le indicazioni di utilizzo:
| Medicazione | Caratteristiche |
| A contenuto salino |
|
| Alginati |
|
| Idrocolloidi |
|
| Carbossimetilcellulosa sodica |
|
| Gel idrofilo |
|
| Poliuretano |
|
| Carbone attivo |
|
| Collagene animale |
|
| Interattive |
|


















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?