La radioterapia è una terapia medica che consiste nell’uso di radiazioni ad alta energia, (radiazioni ionizzanti), per distruggere le cellule tumorali cercando di preservare il più possibile le cellule sane. La radioterapia può avere scopi diversi (curativo, profilattico e palliativo) e può determinare degli effetti collaterali, che possono variare da persona a persona e dalla zona irradiata. Alcuni pazienti possono avvertire degli effetti solo in maniera lieve e transitoria, altri in modo più severo e prolungato.
Tipologie di radioterapia
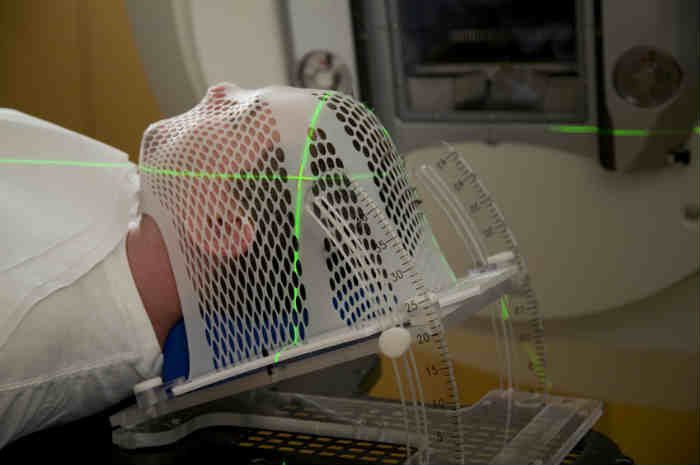
Paziente durante una seduta di radioterapia per tumore cerebrale
Le modalità più diffuse di radioterapia sono:
| Radioterapia a fasci esterni | Brachiterapia | Radioterapia intraoperatoria | Radioterapia metabolica |
| Detta anche transcutanea o esterna Consiste nell’irradiare la zona interessata dall’esterno con una apparecchiatura chiamata acceleratore lineare |
Letteralmente “da vicino” Consiste nell’introduzione della sostanza radioattiva nelle vicinanze del tumore o direttamente all’interno del suo tessuto |
Una singola elevata dose di radiazioni viene somministrata nel corso di un intervento chirurgico permettendo l’irradiazione della sede tumorale dopo l’asportazione chirurgica |
Consiste nell’utilizzo a scopo terapeutico di radiofarmaci che vengono metabolizzati dall’organismo |
Le radiazioni ionizzanti che vengono utilizzate durante la radioterapia sono notevolmente più alte rispetto a quella impiegate per le normali indagini diagnostiche e la loro azione porta alla morte delle cellule tumorali, impedendone la crescita e la moltiplicazione, ma contemporaneamente causa danno - di diversa entità sulla base della sede anatomica coinvolta - alle cellule sane circostanti, che però sono in grado di riparare autonomamente il danno subito nel giro di pochi mesi terminata la terapia.
Obiettivi della radioterapia
La radioterapia può avere diversi scopi:
- Curativo (radicale)
- Profilattico (precauzionale)
- Palliativo (sintomatico)

Radioterapia a scopo curativo
La radioterapia a scopo curativo mira a distruggere le cellule tumorali impedendone la crescita e la moltiplicazione, può essere attuta in concomitanza alla chemioterapia ed in questo caso viene definita radiochemioterapia.
Generalmente l’alta energia ionizzante utilizzata viene suddivisa in più sedute, mediamente dal lunedì al venerdì, per un periodo di una o più settimane, in tal modo la dose di radiazioni viene ripartita in maniera quantitativa sulle diverse sedute cercando di limitare il più possibile il danno alle cellule sane circostanti.
I casi in cui la dose totale di radiazioni viene erogata in unica seduta, o poco più, sono volti ad eradicare tumori di piccole dimensioni tramite le cosiddette radiochirurgia o radioterapia stereotassica.
Radioterapia a scopo profilattico
La radioterapia a scopo profilattico si esegue mediamente dopo un intervento chirurgico per evitare che ulteriori focolai possano ricrescere nel tessuto coinvolto; ha un’azione molto mirata e la sua durata mediamente non va in genere oltre le 5 settimane.
Radioterapia a scopo palliativo
La radioterapia a scopo palliativo ha la funzione di alleviare i sintomi avvertiti dal paziente, tra cui soprattutto il dolore, nei casi in cui la patologia non possa più essere curata in altri modi.
La sua azione può contribuire a rallentare la crescita del tumore e la progressione della malattia, riducendo l’azione compressiva della massa sugli organi circostanti. Rispetto alla radioterapia radicale la dose totale erogata è inferiore ma quella giornaliera maggiore per ottenere un miglior controllo dei sintomi.
L’irradiazione corporea totale è molto meno diffusa rispetto alle altre tipologie di trattamento radioterapico e ho lo scopo di distruggere le cellule del midollo osseo e rimuovere ogni traccia di cellule neoplastiche, in coloro che devono essere sottoposti a trapianto di cellule staminali (leucemie, linfomi).
Questo tipo di radioterapia può essere eseguito in un’unica seduta con un dosaggio radiante molto elevato, o in sei-otto applicazioni con una dose giornaliera più bassa. Alla radioterapia spesso si associa anche un trattamento chemioterapico con lo scopo di preparare il paziente al trapianto di staminali.
Radioterapia a fasci esterni

Dopo aver effettuato la visita presso il radioterapista oncologo, il paziente che dovrà andare incontro a procedura radioterapica dovrà sottoporsi alla cosiddetta TAC di centraggio.
Questo esame, di fondamentale importanza, rappresenta un momento centrale poiché permette all’oncologo radioterapista di identificare con maggior precisione l’area specifica, (denominata target o bersaglio), che dovrà essere sottoposta a trattamento, proteggendo gli organi vicini e limitandone il più possibile il danno.
In taluni casi - e su indicazione del medico - può essere eseguita una PET (tomografia ad emissioni di positroni) o RMN (risonanza magnetica). Una volta identificata la zona da trattare questa viene delimitata tramite l’utilizzo di un ago sottile ed inchiostro di china con dei segnali puntiformi permanenti; la persona potrà tranquillamente lavarsi senza correre il rischio di cancellarli.
Le sedute radioterapiche, per svolgere al meglio la loro funzione, necessitano di sistemi di immobilizzazione o contenimento del paziente, affinché egli non si muova e si perda l’area predefinita d’azione.
Ad ogni seduta, infatti, il paziente dovrà stare nella medesima posizione e per facilitare questa procedura vengono realizzati dei presidi di supporto (ad es. l’elaborazione di una maschera per l’irradiazione di testa e collo).
Una volta che, con l’ausilio del tecnico sanitario, la persona abbia assunto la posizione corretta sul lettino, il tecnico uscirà dalla sala, (denominata bunker,) e vi rimarrà, (salvo eccezioni), per l’intera durata della seduta che mediamente dura pochi minuti. Il tecnico in seguito azionerà l’acceleratore lineare, che ruotando intorno al lettino, va a raggiungere la posizione corretta per dirigere i raggi nella zona da trattare.
Tutti i centri sono dotati di un sistema audio e video con il quale è possibile rimanere sempre in contatto con i sanitari al di fuori della stanza; per ricevere assistenza immediata è sufficiente alzare la mano oppure parlare.
La radioterapia di per sé non arreca dolore, (se non per la postura obbligata), e la durata della seduta può variare da una decina di minuti ad un’ora e mezza in caso di irradiazione totale.
Esistono più tipi di radioterapia a fasci esterni:
| Radioterapia conformazionale | Radioterapia con fasci ad intensità modulata IMRT | Radioterapia guidata dalle immagini |
| Prevede l’utilizzo di un collimatore multilamellare per acceleratore lineare che scherma il più possibile l’azione dei raggi proteggendo maggiormente gli organi sani limitrofi |
Viene utilizzato il collimatore multilamellare che conforma maggiormente la fluenza del fascio radiante consentendo una maggiore precisione |
Prevede l’utilizzo di immagini TAC al fine di assicurare il corretto posizionamento del paziente durante le singole sedute di trattamento |
Queste tecniche hanno il vantaggio di ridurre il margine di tessuto sano che circonda il volume tumorale bersaglio e che deve ricevere anch’esso una dose elevata di irradiazioni per garantire la corretta localizzazione dell’irradiazione.
- Radiochirurgia stereotassica: prevede un’immobilizzazione ancora più accurata e la somministrazione di dosi radianti di intensità molto più elevata rispetto a quelle convenzionali. È disponibile presso centri altamente specializzati ed è nata per il trattamento di tumori cerebrali.
- Adroterapia: consiste nell’utilizzo di particelle subatomiche (protoni e ioni) in grado di irradiare con elevata precisione ed efficacia biologica la massa tumorale.
La brachiterapia
La brachiterapia consiste nell’introduzione della sorgente radioattiva in forma sigillata direttamente nel tessuto neoplastico o nelle sue immediate vicinanze, può essere:
- Interna (o endocavitaria), le sorgenti radioattive sono inserite in organi cavi (ad es. esofago, polmone)
- Interstiziale, la sorgente in questo caso viene impiantata all’interno del tessuto tumorale per mezzo di una chirurgia mini-invasiva (trattamento tumore prostatico).
Questo tipo di terapia comporta un rischio di esposizione alle radiazioni per il personale sanitario che assiste il paziente e i familiari, caregivers, amici del paziente durante il periodo in cui la sorgente radioattiva è posizionata in situ.
Spesso, ad oggi, la durata della brachiterapia è molto veloce, pari a pochi minuti, e la sorgente radioattiva viene quindi rimossa precocemente, solo in eccezionali casi che prevedono il ricovero, (dovuto ad una erogazione lenta e costante della sostanza), il paziente viene accolto e assistito in stanze appositamente schermate.
Alcune persone sono preoccupate di poter emettere delle radiazioni anche a fine trattamento ma questo non è affatto vero in quanto il rischio si annulla alla rimozione della fonte radioattiva.
Consenso informato e l’équipe di radioterapia
Prima di sottoporsi a qualsiasi intervento radioterapico l’oncologo ha il dovere di informare ampiamente il paziente e di accertarsi della sua comprensione riguardo:
- Tipo e durata di trattamento
- Vantaggi e svantaggi
- Eventuali alternative terapeutiche disponibili
- Rischi o effetti collaterali.
Gli operatori che supporteranno il paziente lungo il suo percorso terapeutico ed assistenziale saranno: il radioterapista oncologo, l’infermiere specializzato in ambito oncologico, il tecnico sanitario di radiologia ed il fisico sanitario.
Numerosi studi hanno evidenziato che l’utilizzo di una assistenza maggiormente individualizzata e di programmi infermieristici di educazione terapeutica siano estremamente positivi per il paziente che affronta la radioterapia, sia in termini psicologici che fisici, nella gestione degli effetti collaterali sovra enunciati e del dolore, con un notevole impatto sulla qualità di vita del paziente.


















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?