Il polmone è ricoperto dalla pleura, uno strato sottile di tessuto connettivo. La pleura è costituita da due foglietti detti pleura viscerale (che aderisce alla parete polmonare) e pleura parietale (che aderisce alla cavità toracica). Lo spazio compreso tra i due foglietti (le pleure), è detto cavo pleurico, ed è uno spazio “virtuale” poiché, in condizioni fisiologiche, in questo spazio è presente solamente una piccola quantità di liquido pleurico, che permette ai due foglietti di scorrere l’uno sull’altro evitando attrito tra polmone e gabbia toracica.
Pneumotorace, tipologie, sintomi e assistenza infermieristica
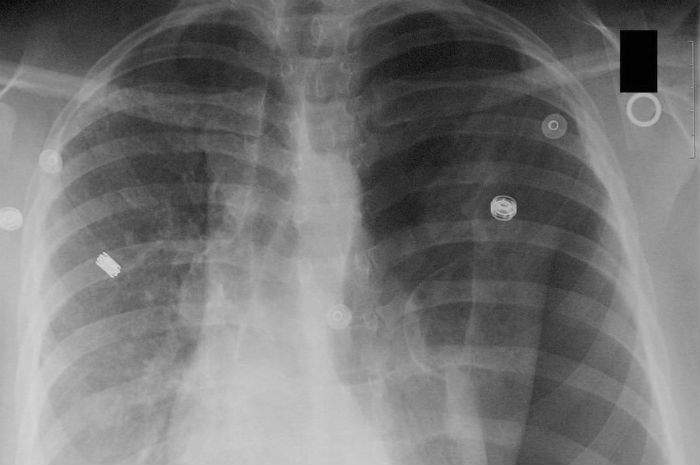
Rx con Pneumotorace
In condizioni normali sulla superficie esterna del polmone si esercita una pressione inferiore rispetto a quella atmosferica, e questo permette al polmone di espandersi. In condizioni patologiche, se si accumula aria o liquido nel cavo pleurico, viene a mancare questa differenza di pressione e il polmone non è più in grado di espandersi rischiando di collassare.
La cavità pleurica da “virtuale” diventa “reale”se nello spazio pleurico si va ad accumulare aria, sangue o pus. A seconda della sostanza presente in questo spazio, la patologia assume un nome differente:
- Pneumotorace: presenza di aria nello spazio pleurico
- Emotorace: presenza di sangue nello spazio pleurico
- Piotorace (o empiema): presenza di pus nello spazio pleurico
Quando si viene a creare una di queste condizioni è necessario un intervento tempestivo, in quanto l’aumentare di aria o liquido nello spazio pleurico comporta una progressiva diminuzione della capacità ventilatoria e di conseguenza dispnea, desaturazione ecc … poiché il polmone non riesce ad espandersi correttamente.
Fra queste condizioni patologiche, la più diffusa è sicuramente il pneumotorace (Pnx).
Tipologie di PNX
Il Pnx può essere:
- Pneumotorace spontaneo primario: le cause sono sconosciute, e spesso colpisce la persona sana, che non ha patologie polmonari. I soggetti più colpiti sono le persone di sesso maschile, sotto i 40 anni, alti e magri, con il fumo come fattore di rischio. Ha un’alta frequenza di recidiva
- Pneumotorace spontaneo secondario: le cause sono le malattie polmonari, in particolare Bpco, polmonite, Tbc e pneumocistosi, sarcoidosi, fibrosi polmonare oltre che tumori polmonari.
- Pneumotorace traumatico: è secondario a trauma contusivo o trauma penetrante. La situazione più frequente è la frattura costale, dove un moncone osseo della costa penetra la pleura lacerandola.
- Pneumotorace iatrogeno: Le cause sono da ricondursi a manovre mediche come l’inserimento di un Cvc o la biopsia del polmone. Anche una ventilazione meccanica invasiva e non invasiva inadeguata può provocare barotrauma e di conseguenza Pnx.
- Pneumotorace iperteso: è la patologia più pericolosa. È la formazione di un meccanismo a valvola nella sede di lesione del parenchima polmonare che causa di Pnx: questo meccanismo a valvola permette il passaggio di aria nel cavo pleurico e non la fuoriuscita. Si viene così a creare un aumento di pressione nello spazio pleurico, il collasso del polmone, lo spostamento del mediastino e degli organi verso il lato opposto della lesione. Il paziente va rapidamente in insufficienza respiratoria fino ad andare in arresto respiratorio.
Pneumotorace, fattori di rischio
In letteratura sono descritti alcuni fattori che predispongono al rischio di Pnx. I più frequenti sono:
- Asma
- Bpco
- Fibrosi cistica
- Tumore del polmone
- Fibrosi polmonare
- Infezioni polmonari
- Patologie del tessuto connettivo (es. artrite reumatoide)
- Sarcoidosi
- Tbc
- Fumo
Pneumotorace e diagnosi
La diagnosi di Pnx è prima di tutto clinica. Un buon metodo per valutare il paziente è quello utilizzato dal PTC - Prehospital Trauma Care (normalmente applicato al paziente traumatico in ambito extra ospedaliero) che, alla valutazione del B (breathing), prevede l’esecuzione dell’OPACS.
L’OPACS può essere utilizzato in ambito ospedaliero ed extra ospedaliero, non solo dal medico, ma anche e soprattutto dall’infermiere. L’infermiere che più si trova ad utilizzare questo metodo in ambito ospedaliero è l’infermiere di triage.
Tenendo sempre in considerazione la sintomatologia del paziente, l’anamnesi e gli eventuali fattori di rischio presenti, l’infermiere sia in ambito territoriale che ospedaliero esegue l’OPACS:
- O: osservo. Osservo la dinamica respiratoria e i movimenti del torace. Il paziente è tachipnoico? Ha fame d’aria? Gli emitoraci si espandono in maniera asimmetrica?
- P: palpo. Valuto la presenza di enfisema sottocutaneo e crepitii. L’enfisema sottocutaneo, che all’orecchio si presenta come un rumore di neve fresca calpestata, è un segno tipico di Pnx
- A: ascolto. Con il fonendoscopio valuto se il paziente ventila bilateralmente. Controllo la presenza di murmure vescicolare su entrambi i campi polmonari.
- C: conto. La frequenza respiratoria: un paziente tachipnoico può essere espressione di una difficoltà respiratoria
- S: saturazione. Controllo la saturazione. Questo è un parametro che in caso di Pnx può essere inattendibile: talvolta infatti, nonostante la difficoltà respiratoria oggettiva della persona, possono mantenersi inizialmente valori adeguati di saturazione.
Dopo la valutazione clinica, viene di norma sempre effettuata la valutazione diagnostica radiologica con l’Rx torace.
In pronto soccorso, e in alcune realtà di emergenza extra territoriale, è possibile eseguire un eco fast, ovvero un’ecografia del torace d’urgenza. Il vantaggio di questa tecnica è la velocità di utilizzo, e la possibilità di quantificare rapidamente la dimensione del Pnx. L’ecofast può essere effettuata anche dall’infermiere purché addestrato.
Infine, in casi più complessi e nei quali è necessario comprendere l’eziologia del Pnx, può essere richiesta una TC torace.
Pneumotorace, il trattamento
A seconda della sintomatologia del paziente, delle dimensioni del Pnx e delle condizioni cliniche della persona, cambia la tipologia di trattamento. Nelle situazioni in cui è presente una falda minima di Pnx, il paziente non lamenta dispnea, i parametri vitali sono nella norma, il medico può optare per il trattamento conservativo.
Negli altri casi si può invece optare per l’inserimento di un drenaggio toracico o la decompressione precoce, a seconda delle condizioni e della gravità dei sintomi.
Il Pnx viene di norma trattato con l’inserimento di un drenaggio toracico; nei casi più gravi, può essere necessario il ricovero in terapia intensiva per sottoporre il paziente a ventilazione meccanica: questo permette di monitorare continuamente la persona dal punto di vista ventilatorio e degli scambi gassosi, prevenire l’esaurimento muscolare, garantire un’adeguata e costante ossigenazione dei tessuti.
Il Pnx iperteso, essendo una condizione di urgenza poiché compromette rapidamente le condizioni cliniche del paziente, necessita invece di una decompressione precoce con ago. Questo intervento può essere eseguito anche prima del trasporto in ospedale: anzi, essendo spesso una condizione di urgenza, se non eseguita sul territorio anche dall’infermiere, può compromettere la sopravivenza. Il PNX iperteso infatti può portare rapidamente ad arresto cardiaco.
Decompressione con ago
È una manovra salvavita; in caso di Pnx iperteso spesso non c’è tempo per eseguire indagini diagnostiche o arrivare in ospedale senza che il paziente abbia conseguenze importanti. Si esegue inserendo un ago di grosso calibro nel secondo spazio intercostale dell’emitorace in cui il paziente non ventila. È una manovra temporanea, ma essenziale: dopo aver inserito l’ago, è comunque spesso indispensabile, in un secondo momento, l’inserimento di un drenaggio toracico per stabilizzare le condizioni del paziente.
Per la decompressione si utilizza un ago cannula di almeno 14 -16 Gauge che va inserito nel secondo spazio intercostale lungo la linea emiclaveare. Si utilizza questa zona perché non sono presenti strutture importanti che rischiano di essere lesionate.
Appena inserito l’ago, fuoriesce immediatamente dell’aria, che sta ad indicare la detensione della pressione intratoracica. Affinché l’aria non rientri è necessario posizionare una valvola unidirezionale, che prende il nome di valvola di Heimlich.


















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?