Il linfoma di Hodgkin è un tumore del sistema linfatico che origina da una crescita anormale dei linfociti B, una tipologia di globuli bianchi presenti nei linfonodi e in molti altri organi. Classificato in due gruppi (classico e a predominanza linfocitica) dall’Organizzazione della Mondiale della Sanità, il linfoma di Hodgkin è più comune nei soggetti di età compresa tra i 20 e i 30 anni o superiore ai 60 anni; la causa esatta non è ancora nota, tuttavia esistono dei fattori di rischio associati al suo sviluppo. Molte persone, nella fase iniziale della malattia, non hanno sintomi o presentano sintomi poco specifici, di conseguenza non sempre il linfoma di Hodgkin viene diagnosticato in tempi rapidi. Spesso, ancor prima che compaiano i rigonfiamenti dei linfonodi, possono essere presenti febbre, prurito della cute, astenia, inappetenza ed eccessiva sudorazione notturna. Successivamente, l'interessamento dei linfonodi riguarda quelli presenti nella parte superiore del corpo (cervicali, ascellari o mediastinici). In rari casi, nelle fasi avanzate della malattia, il linfoma di Hodgkin può diffondersi in regioni corporee al di fuori del sistema linfatico. La diagnosi si pone mediante anamnesi, esame obiettivo, esami radiodiagnostici, esami ematici e biopsia dei linfonodi. L’approccio terapeutico si basa perlopiù su polichemioterapia, radioterapia e trapianto di cellule staminali. Tra gli effetti collaterali più comuni troviamo nausea e vomito, diarrea o stipsi, perdita dei capelli, perdita di appetito, eruzioni, macchie o secchezza della cute; da non sottovalutare anche le sequele psicologiche. Le complicanze possono invece includere tumori secondari, problemi cardiaci, ai polmoni o alla tiroide. La recidiva è poco frequente e la percentuale di sopravvivenza a 5 anni è dell’80-85%. Molto importanti anche il follow-up e la prevenzione, che consiste nell'evitare l'esposizione ai fattori di rischio e l'esecuzione degli screening comuni a tutti i tipi di tumore.
Che cos’è il linfoma di Hodgkin
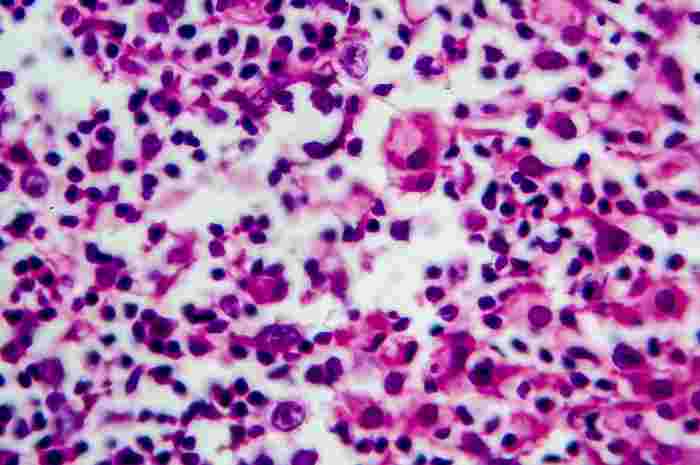
Linfoma di Hodgkin, foto al microscopio
Il linfoma di Hodgkin (LH) è un tumore del sistema linfatico che origina dai linfociti B, un tipo di globuli bianchi presenti nel timo, nella milza, nei linfonodi, nel midollo osseo, nel sangue e in molti altri organi. Nel caso del linfoma di Hodgkin i linfociti B crescono in modo anormale e possono accumularsi sia nel sistema linfatico stesso sia al di fuori di esso.
Il sistema linfatico ha il compito di proteggere l’organismo dalle malattie e dagli agenti esterni ed è presente in tutto il corpo; è per questo che il linfoma di Hodgkin può svilupparsi in diversi organi, anche se spesso colpisce i linfonodi. I linfonodi sono una sorta di “stazioni di contrasto alle infezioni” che, insieme alle cellule immunitarie (prevalentemente linfociti) e ai vasi che trasportano la linfa, costituiscono il sistema linfatico.
Il linfoma di Hodgkin - che porta il nome del suo scopritore Thomas Hodgkin - è caratterizzato dalla presenza delle cellule di Reed-Sternberg o cellule di Hodgkin. Caratteristiche cellule che non si sviluppano in altri tipi di tumori del sistema linfatico e che pertanto permettono di distinguere il linfoma di Hodgkin dal linfoma non Hodgkin.
Il linfoma di Hodgkin è un tumore relativamente raro - anche se la sua incidenza è in aumento - e colpisce circa 4 persone ogni 100.000 abitanti (lo 0,5% di tutti i casi di tumore diagnosticati). Si manifesta prevalentemente negli individui di sesso maschile, con un’età superiore ai 60 anni, o nei giovani di età compresa tra i 20 e i 35 anni; sono stati però registrati anche casi, benché rari, di bambini colpiti dal linfoma di Hodgkin. L’Organizzazione Mondiale della Sanità (OMS) ha classificato questo tipo di linfoma in due gruppi, sulla base delle loro caratteristiche.
Cause e fattori di rischio del linfoma di Hodgkin
Il linfoma di Hodgkin è causato da una proliferazione maligna e incontrollata di cellule (linfociti B) nel sistema linfatico e coinvolge principalmente linfonodi, milza, midollo osseo e fegato, anche se può diffondersi in altri organi.
La causa esatta non è ancora nota, tuttavia ci sono dei fattori di rischio associati allo sviluppo del linfoma di Hodgkin:
- Sesso: gli uomini hanno un rischio lievemente maggiore di ammalarsi rispetto alle donne
- Età: le fasce più a rischio sono quelle tra i 20 e i 35 anni e oltre i 60 anni
- Fattori ambientali: pesticidi, agenti chimici, radiazioni, tipo di lavoro etc.
- Storia familiare: avere un parente stretto (specie se fratello o sorella e ancor di più se gemelli o dello stesso sesso) con storia di linfoma di Hodgkin o non Hodgkin aumenta il rischio di svilupparlo. Tuttavia, la maggior parte dei soggetti che sviluppano un linfoma di Hodgkin non ha alcuna storia familiare
- Livello socio-economico: è più comune tra le persone con un tenore di vita elevato
- Fattori geografici: è diffuso maggiormente nei paesi del Nord Europa, negli Stati Uniti e in Canada
- Immunodepressione: in presenza di condizioni come l’infezione da HIV e il trapianto d’organo
- Immunodeficienza congenita: a causa di malattie come la Sindrome di Klinefelter, l’Atassia-Telangectasia, la Sindrome di Chédiak-Higashi e la Sindrome di Wiskott-Aldrich
- Malattie autoimmuni: a causa di Lupus Eritematoso Sistemico, Artrite Reumatoide, Sindrome di Sjögren e Morbo Celiaco
- Fumo
- Sovrappeso
- Precedente linfoma
- Precedente chemioterapia o radioterapia
- Infezioni: ad esempio quelle dovute a Mycobacterium tuberculosis, Herpes Virus 6, HIV, Epstein-Barr Virus
Diagnosi di linfoma di Hodgkin
La diagnosi del linfoma di Hodgkin è molto difficile, poiché la malattia inizialmente è spesso asintomatica, oppure si presenta con sintomi poco specifici e comuni ad altre condizioni. Molto spesso quindi, si arriva alla diagnosi eseguendo degli esami a causa di altre ragioni.
In ogni caso, il primo passo per porre diagnosi è la ricostruzione della storia medica del paziente: sintomi, possibili fattori di rischio e storia familiare. Successivamente si procede con l’esame obiettivo, al fine di esaminare i linfonodi e le altre regioni corporee che potrebbero essere interessate dalla malattia (ad es. il fegato e la milza).
Infine, ci si avvale di alcuni esami diagnostici:
- Esami del sangue: si effettuano emocromo con formula, velocità di sedimentazione eritrocitaria (VES), ferritina, elettroforesi delle proteine, LDH, funzionalità epatica e renale. Potrebbero essere eseguiti anche test il test dell’HIV o dell’epatite B ed epatite C. In assenza di sintomi specifici, gli esami del sangue da soli non sono sufficienti per porre diagnosi o sospetto di linfoma di Hodgkin
- Radiografia del torace: è utile per evidenziare un eventuale interessamento dei linfonodi del torace, anche se spesso per quelli profondi come quelli mediastinici potrebbero essere necessari una mediastinoscopia o altre procedure chirurgiche toraciche. Qualsiasi eventuale anomalia rilevata da questo esame deve poi essere confermata mediante l’esecuzione di TAC o PET
- Ecografia: è utile per valutare eventuali alterazioni di struttura dei linfonodi ingranditi
- Biopsia linfonodale: viene prelevato un linfonodo intero o un campione di tessuto di un linfonodo. L’obiettivo è quello di studiarne la struttura per individuare la presenza delle cellule di Reed-Stenberg anche se, in presenza di linfoma di Hodgkin, il linfonodo malato contiene solo una minima quantità di cellule neoplastiche, mentre è più elevata la presenza di infiltrato infiammatorio e di fibrosi circostante
- Biopsia osteomidollare: talvolta può essere utile eseguirla e in genere viene effettuata sulle ossa del bacino. Non è utile per fare diagnosi ma successivamente per vedere se il tumore si è diffuso al midollo osseo
- TAC: è utile a evidenziare la presenza di malattia nel torace, nell’addome o nella pelvi, nonché per la stadiazione. L’obiettivo è capire se i linfonodi profondi o gli organi non linfatici sono interessati e /o se il linfoma sta premendo su qualsiasi altro organo o struttura corporea. In genere, l’esame è eseguito con un mezzo di contrasto, così da mettere in evidenza i "tessuti metabolicamente attivi", ossia le zone del corpo in cui le cellule tumorali si riproducono rapidamente. La TAC può essere utilizzata anche per eseguire una biopsia guidata o in combinazione con la PET
- PET: è utile - così come la TAC - a evidenziare la presenza di malattia nel torace, nell’addome o nella pelvi e può avvalersi del mezzo di contrasto per evidenziare i tessuti metabolicamente attivi. Associata alla TAC, l’esecuzione della PET è di fondamentale importanza sia all’esordio, per definire le sedi iniziali di malattia attiva, sia a fine cura, per valutare la risposta del linfoma alle terapie in atto
- RMN: è usata raramente come esame diagnostico del linfoma di Hodgkin, ma può essere utile per rilevare una eventuale diffusione al midollo spinale o al cervello
- Scintigrafia ossea: può essere eseguita nel caso in cui ci sia il sospetto di un interessamento osseo per dolore osseo riferito o in presenza di esami di laboratorio che suggeriscono che il linfoma potrebbe aver raggiunto le ossa
- Frazione di eiezione cardiaca e test di funzionalità polmonare: potrebbero essere necessari in previsione di alcuni tipi di terapia
Le indagini diagnostiche sono utili anche per la stadiazione del linfoma di Hodgkin, che varia a seconda delle sedi infiltrate, dell’eventuale localizzazione al di fuori dei linfonodi e della presenza o meno di sintomi sistemici (febbre, sudorazione notturna, calo ponderale etc.), ossia i cosiddetti sintomi B.
Nella stadiazione vengono infatti utilizzate anche le lettere A e B, proprio per indicare l’assenza o la presenza dei sintomi sistemici. La stadiazione del tumore è molto importante, poiché permette di stabilire di conseguenza l’approccio terapeutico e si divide in:
- Stadio I (iniziale): il linfoma è localizzato in una singola stazione/regione linfonodale o in una sola area di un singolo organo linfoide
- Stadio II (malattia localmente avanzata): il linfoma si trova in due o più stazioni linfonodali sullo stesso lato del diaframma (sopra o sotto), oppure interessa anche linfonodi e un organo vicino
- Stadio III (malattia avanzata): il linfoma si trova nelle stazioni linfonodali sia sopra sia sotto il diaframma. Ma potrebbe anche essere stato trovato in un'area dei linfonodi e in un organo presenti su lati opposti del diaframma, oppure in una porzione di tessuto o in un organo vicino ai gruppi linfonodali o nella milza
- Stadio IV (malattia diffusa): il linfoma è esteso a organi diversi da quelli linfonodali (almeno a 1), quali fegato, polmone, midollo osseo, etc. Le cellule cancerose si trovano in più porzioni di uno o più organi e tessuti. Questa è quindi la fase più avanzata del linfoma di Hodgkin
Come si cura il linfoma di Hodgkin

La scelta dell'approccio terapeutico è complessa e si basa su diversi fattori come: stadio della malattia al momento della diagnosi, tipo di linfoma, numero e stazioni di linfonodi interessate, coinvolgimento di uno o di entrambi i lati del diaframma, sintomi, età del paziente e condizioni generali di salute.
Il trattamento si basa su:
- ABVD (Adriamicina, Bleomicina, Vinblastina, Dacarbazina): consiste nella somministrazione contemporanea di più farmaci chemioterapici (polichemioterapia) ed è lo schema terapeutico più utilizzato. In genere la polichemioterapia viene somministrata in regime ambulatoriale, senza grandi disagi per il paziente. Il numero complessivo dei cicli viene deciso dallo specialista. In caso di resistenza alla terapia o recidiva possono essere provati schemi diversi di polichemioterapia
- Radioterapia: è mirata alle sole stazioni linfonodali malate, così da limitare il più possibile gli effetti tossici sui tessuti sani. In genere viene utilizzata negli stadi iniziali della malattia, quando le cellule tumorali sono circoscritta a una o due stazioni linfonodali. Tuttavia, l’indicazione alla radioterapia rimane valida anche negli stadi avanzati di malattia, in associazione alla chemioterapia, soprattutto in presenza di malattia molto estesa
- Trapianto di cellule staminali: è finalizzato alla sostituzione delle cellule staminali malate con altre cellule staminali sane. Il processo inizia con una chemioterapia ad alte dosi che uccide tutte le cellule da sostituire; il passo successivo è quello di infondere nuove cellule sane che, una volta nel corpo, raggiungono il midollo osseo (sede della produzione di globuli bianchi, globuli rossi e piastrine). Una volta lì, le cellule attecchiscono e ricominciano la produzione di cellule del sangue che tornano nella norma in 10-15 giorni dal trapianto. Questo tipo di trattamento è infatti considerato una terapia di salvataggio e può essere utilizzata in caso di linfoma di Hodgkin refrattario o che recidiva dopo il trattamento. Il trapianto può essere autologo, cioè con cellule prelevate dalla stessa persona, oppure allogenico, con cellule prelevate da un donatore. Le persone che si sottopongono al trapianto di midollo osseo possono avere un rischio maggiore di infezioni e sanguinamento poiché sviluppano una depressione midollare e l’organismo non è più in grado di produrre globuli bianchi, globuli rossi e piastrine
- Anticorpi monoclonali: l'avanzamento della ricerca ha permesso di sviluppare nuovi farmaci chiamati anticorpi monoclonali. Questi farmaci sono in grado di individuare un antigene specifico sulle cellule cancerose, leggerlo e poi veicolare una tossina all’interno delle cellule, distruggendole in modo selettivo. Sono particolarmente utili, in aggiunta alla chemioterapia, nei casi (per fortuna limitati) in cui la malattia assume una particolare aggressività e resistenza alle cure. Sono molto utili anche perché rappresentano una terapia mirata (sono infatti chiamati anche immunoterapici mirati) che limita i danni alle cellule sane. Esempi di questi farmaci sono il Rituximab e il Brentuximab -Vedotin, come anche il Pembrolizumab e il Nivolumab
- Chirurgia: non è utilizzata quasi mai
- Immunoterapia: aiuta a rafforzare o ripristinare la capacità del sistema immunitario di trovare e distruggere le cellule tumorali. Può essere usata insieme alla chemioterapia standard o per quella che non risponde più ad altri trattamenti
Sequele psicologiche
Combattere contro un tumore non è mai semplice, di conseguenza, dalla diagnosi al trattamento e anche successivamente, è molto difficile mantenere un atteggiamento positivo. Il cancro ha infatti ripercussioni - più o meno gravi e più o meno durature - su tutti gli ambiti della vita di una persona che, pertanto, potrebbe manifestare preoccupazioni inerenti a:
- Cambiamento del proprio aspetto fisico: perdita di capelli, cicatrici, cambiamenti della pelle, cambiamenti del peso corporeo e linfedema
- Preoccupazione per l’adattamento ai cambiamenti dello stile di vita
- Domande su identità e autostima
- Paura per la propria carriera
- Paura per l’effetto che la malattia avrà su familiari e amici
- Paura che la malattia ritorni
Recidiva
Si parla di recidiva quando, dopo aver ottenuto una risposta completa alla terapia, il linfoma si ripresenta ed è confermato da TAC e PET. La recidiva - che nella maggior parte dei casi è poco frequente - viene definita precoce se si verifica entro 12 mesi dal termine della terapia e tardiva se avviene dopo i 12 mesi.
Ci sono inoltre alcuni fattori di rischio che aumentano le probabilità di recidiva e di una prognosi peggiore:
- Sesso maschile
- Età > 45 anni
- Stadio avanzato
- Segni di infiammazione tumore-indotti (albumina bassa, anemia, leucocitosi e linfopenia)
Prognosi
La chemioterapia, con o senza radioterapia, porta in genere a una sopravvivenza a 5 anni dell’80-85%. Nello specifico, i tassi di guarigione dal linfoma di Hodgkin sono notevolmente migliorati e attualmente sono del 90% per i linfomi allo stadio iniziale e del 70% per quelli in fase avanzata.
Per quanto riguarda il linfoma di Hodgkin, una sopravvivenza libera e continuativa dalla malattia a 5 anni dalla fine della terapia è considerata una guarigione. Negli anni successivi il rischio di recidiva si riduce progressivamente, tuttavia, anche nel caso in cui si verificasse, la sopravvivenza è comunque buona grazie all’utilizzo di terapie mirate e/o al trapianto di cellule staminali.
Follow-up
Dopo il trattamento, il follow-up è una parte importante della cura contro il cancro. È infatti fondamentale riferire precocemente qualsiasi sintomo o effetto collaterale dei farmaci, così come sottoporsi a regolari visite di controllo e screening.
Prevenzione
Ad oggi purtroppo non è possibile prevenire l’insorgenza del linfoma di Hodgkin se non evitando l’esposizione ai fattori di rischio e sottoponendosi agli screening comuni a tutti i tipi di cancro.


















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?