La Tiroidite di Hashimoto è una malattia infiammatoria autoimmunitaria che colpisce la tiroide; è più frequente tra i 40 e i 65 anni di età e nel sesso femminile rispetto a quello maschile. La causa della Tiroidite di Hashimoto è di tipo multifattoriale e il segno clinico più evidente è il gozzo, un rigonfiamento della tiroide visibile alla base del collo. La diagnosi viene posta per lo più mediante esame obiettivo, evidenziazione degli anticorpi anti-tireoperossidasi (AbTPO) e anti-Tireoglobulina (AbTg) e dosaggio ematico degli ormoni tiroidei fT3, fT4 e TSH (che risultano solitamente bassi). La terapia è di tipo farmacologico e mira a sostituire gli ormoni tiroidei ridotti o mancanti con ormone tiroideo fT3 sintetico. La Tiroidite di Hashimoto non è prevenibile ma la sua prognosi, se trattata in modo adeguato, è ottima.
Che cos’è la Tiroidite di Hashimoto
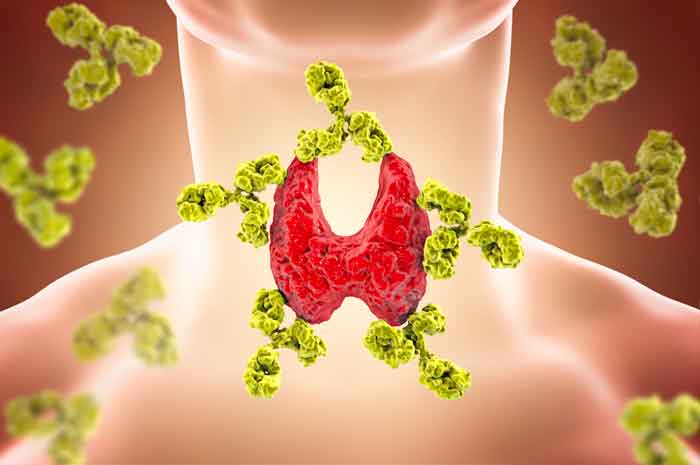
Malattia di Hashimoto. Illustrazione 3D che mostra gli anticorpi che attaccano la ghiandola tiroidea
La Tiroidite di Hashimoto - dal nome del medico giapponese che la descrisse per primo - anche chiamata tiroidite cronica autoimmune è una delle malattie tiroidee più diffuse a livello mondiale; nei soli paesi occidentali, si stima che la malattia colpisca tra lo 0,1% e il 5% delle persone adulte, in particolare il sesso femminile (con un rapporto di 8:1 rispetto al sesso maschile).
L’incidenza della Tiroidite di Hashimoto è maggiore tra i 40-45 ed i 60-65 anni ed aumenta con l’avanzare dell’età, tuttavia può insorgere anche in persone molto giovani. La malattia può ricorrere in ambito familiare ed è frequente in soggetti portatori di anomalie cromosomiche come la Sindrome di Down, la Sindrome di Turner e la Sindrome di Klinefelter.
La Tiroidite di Hashimoto è una malattia infiammatoria autoimmunitaria che colpisce la tiroide, ghiandola a forma di farfalla che si trova appena sopra la clavicola, alla base del collo.
La tiroide ha la funzione di produrre ormoni (triiodiotironina T3 e tiroxina T4) che regolano numerose funzioni dell’organismo: ne sono degli esempi la respirazione, il metabolismo, il battito cardiaco, la temperatura corporea, la forza muscolare, lo sviluppo del sistema nervoso centrale, il ciclo mestruale, i livelli di colesterolo e la crescita corporea.
Nella Tiroidite di Hashimoto il sistema immunitario attacca la tiroide attraverso la produzione di auto-anticorpi, causandone l’infiammazione e interferendo con la capacità dell’organo di produrre ormoni.
Segni e sintomi di Tiroidite di Hashimoto
La malattia inizia in modo molto lento e potrebbero passare dei mesi o addirittura degli anni prima che i livelli degli ormoni tiroidei scendano al di sotto dei valori normali. Le persone colpite da Tiroidite di Hashimoto, infatti, all’inizio percepiscono raramente i sintomi che, quando presenti, sono estremamente vari e dipendenti dall’entità del danno tiroideo (ipotiroidismo dato da mancata o insufficiente secrezione di ormoni tiroidei):
- Stanchezza
- Affaticamento
- Pallore
- Deficit di concentrazione
- Intolleranza al freddo
- Gozzo: è dovuto all’ingrossamento della tiroide e può interferire, se marcato, con la deglutizione e con la respirazione. È il segno più evidente della malattia. Il gozzo, tuttavia, dopo anni o addirittura decenni può portare a una riduzione di volume della tiroide fino all’atrofia e quindi scomparire
- Sensazione di pienezza del collo
- Aumento di peso o difficoltà a perdere peso
- Stitichezza
- Dolori muscolari o articolari
- Capelli secchi e sottili
- Bradicardia
- Edema intorno agli occhi
- Depressione
- Ansia
- Aumento dei livelli di colesterolo
- Mestruazioni irregolari e/o abbondanti: l'ormone tiroideo può influire sul ciclo mestruale e quando i livelli sono bassi può portare a mestruazioni irregolari
- Difficoltà di concepimento (nelle donne): nelle donne con Tiroidite di Hashimoto l’irregolarità delle mestruazioni può rendere più difficile la gravidanza
- Problemi durante la gravidanza: l’ipotiroidismo potrebbe causare problemi per lo sviluppo del feto, aborto spontaneo o comparsa di difetti alla nascita
- Fragilità ungueale
- Diminuzione della sudorazione
- Formicolio alle mani
- Raucedine
- Ritenzione idrica
- Perdita di memoria
- Noduli tiroidei
Inizialmente i sintomi sono assenti o lievi e poco specifici (ipotiroidismo subclinico), ma progrediscono poi nel tempo (ipotiroidismo clinico) e, con l’avanzare della malattia diventano ingravescenti.
L’ipotiroidismo, però, non è obbligatoriamente presente e può accadere che non lo si sviluppi affatto o che lo si sviluppi in una forma asintomatica. Al contrario, in caso di ipotiroidismo grave (condizione che si verifica raramente) con conseguente scompenso tiroideo, le condizioni cliniche possono peggiorare fino a:
- Mixedema
- Insufficienza cardiaca
- Convulsioni
- Coma
- Morte
In alcuni casi piuttosto rari, durante il corso della malattia anziché andare incontro a ipotiroidismo si può andare incontro a ipertiroidismo con comparsa di:
- Intolleranza al calore
- Nervosismo
- Tachicardia
- Sudorazione
- Tremori
- Perdita di peso
- Ansia
Come si cura la Tiroidite di Hashimoto
Il trattamento della Tiroidite di Hashimoto è personalizzato, poiché dipende da diversi fattori:
- Entità del danno tiroideo
- Valori degli ormoni tiroidei
- Sintomi
- Età, peso, etc.
È quindi fondamentale che la diagnosi sia il più precoce possibile al fine di iniziare un trattamento adeguato, che si basa su:
Terapia farmacologica
Viene somministrato per via orale l’ormone tiroideo T4 sintetico (levotiroxina); la terapia è quindi di tipo sostitutivo, poiché ha l’obiettivo di ristabilire i valori normali degli ormoni tiroidei.
Si preferisce l’utilizzo dell’ormone T4 invece del T3 perché in grado di garantire una più lunga durata d’azione, quindi una disponibilità più omogenea di ormone tiroideo durante tutto l’arco della giornata.
Nella terapia farmacologica della Tiroidite di Hashimoto è fondamentale il monitoraggio terapeutico, eseguito attraverso esami del sangue periodici (ogni 6-8 settimane e dopo ogni modifica di dosaggio), utili a modulare, in genere in base al valore del TSH, la dose di ormone tiroideo necessario. La levotiroxina, se utilizzata nella dose appropriata, non provoca effetti collaterali, tuttavia quantità eccessive di ormone tiroideo possono peggiorare un’eventuale osteoporosi o aumentarne il rischio di insorgenza; il trattamento con dosi eccessive di levotiroxina potrebbe causare anche disturbi del ritmo cardiaco.
È inoltre importante tenere presente che alcuni farmaci e integratori (Colestiramina, integratori di ferro, sucralfato, idrossido di alluminio) potrebbero influire sulla capacità dell’organismo di assorbire la levotiroxina.
La terapia sostitutiva non è invece necessaria in presenza di eutiroidismo, ossia di valori normali degli ormoni tiroidei. Infine, nei casi in cui la Tiroidite di Hashimoto evolva verso una condizione di ipertiroidismo, si deve ricorrere a una terapia che inibisca la funzione tiroidea
Chirurgia
L’intervento chirurgico è necessaria solo raramente, ad esempio se il gozzo ha dimensioni che pregiudicano funzioni come la deglutizione e la respirazione e/o se si sospetta un cancro della tiroide.
Alimentazione
In genere gravi carenze di assunzione di iodio con l’alimentazione sono alla base della maggior parte dei casi di ipotiroidismo; anche se essenziale per la tiroide, però, l’assunzione di iodio in grandi quantità attraverso l’alimentazione, nei soggetti con malattia di Hashimoto, può causare ipertiroidismo o paradossalmente, addirittura causare o peggiorare l’ipotiroidismo.
Particolare attenzione all’introduzione di iodio nella dieta va posta anche in gravidanza, poiché se lo iodio è importante per lo sviluppo del feto, una quantità eccessiva potrebbe causargli problemi come l’insorgenza del gozzo.
Complicanze della malattia di Hashimoto
Se non trattato, l’ipotiroidismo causato dalla malattia di Hashimoto può portare ad alterazioni del flusso mestruale, incremento del rischio di abortività (poliabortività, sterilità), problemi cardiaci (a causa dei livelli elevati di LDL), ansia, depressione, calo della libido, rallentamento delle funzioni mentali e nei casi più gravi a mixedema, coma e morte.
Un’altra possibile complicanza è l’insorgenza di difetti nei bambini nati da donne con ipotiroidismo come ritardo nello sviluppo, palatoschisi, problemi cardiaci, cerebrali e renali.
Può determinare anche ritardo di crescita e dello sviluppo del cervello del feto durante la gestazione, aborto spontaneo, parto prematuro o parto con nato morto, basso peso alla nascita, distacco della placenta e sanguinamento post partum; nella donna in gravidanza può portare all’aumento della pressione sanguigna con preeclampsia.
Prognosi
La malattia rimane stabile per anni e progredisce lentamente verso l’ipotiroidismo clinico e può essere tenuta sotto controllo con la terapia sostitutiva assunta in modo regolare.
Di conseguenza, con un trattamento adeguato la prognosi è buona. Al contrario, senza trattamento, l'ipotiroidismo può peggiorare nel corso degli anni causando gravi conseguenze a carico degli organi.
Prevenzione
Non esiste un modo per prevenire la Tiroidite di Hashimoto, pertanto resta fondamentale la consapevolezza dei fattori di rischio al fine di arrivare a una diagnosi più precoce possibile e quindi a un trattamento adeguato.
Per quanto riguarda le donne che cercano una gravidanza, la malattia non è, nonostante i rischi che comporta, una controindicazione; l’importante è prevenire le complicanze attraverso uno screening preventivo e il monitoraggio degli ormoni tiroidei, così da assicurarsi che siano compatibili, prima con il concepimento, poi con una crescita normale del feto in utero.

















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?