Diabete
L'Organizzazione mondiale della sanità (Oms) definisce il piede diabetico come "la condizione di infezione, ulcerazione e/o distruzione di tessuti profondi associate ad anomalie neurologiche e a vari gradi di vasculopatia periferica degli arti inferiori".
Piede Diabetico: ischemico o neuropatico
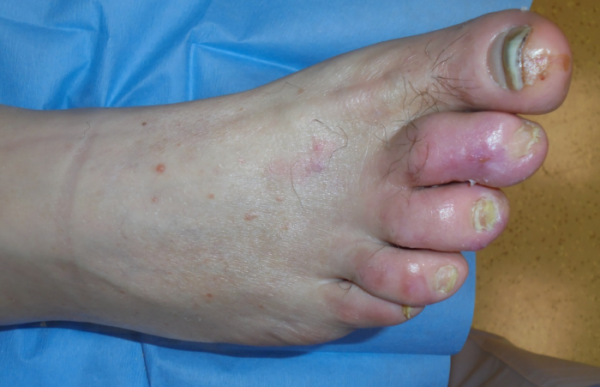
Piede diabetico
Le Linee Guida dell'iwgdf 2015 sulla Prevenzione e Management del Piede Diabetico stimano che entro il 2035 le persone affette da Diabete Mellito saranno quasi 600 milioni.
La frequenza e la gravità del piede diabetico variano da una serie di condizioni sociali, economiche, igieniche, ma l'incidenza annuale delle ulcere del Piede varia da 2-4% e oltre. Due terzi dei pazienti con ulcere al piede guariscono, mentre per un terzo può essere necessaria l'amputazione e la maggior parte di queste amputazioni è preceduta da una lesione.
L'International Consensus on the Diabetic Foot & Practical Guidelines on the management and prevention of the diabetic foot integra: piede con alterazioni anatomofunzionali determinate dall'arteriopatia occlusiva periferica e/o dalla neuropatia diabetica
di fatto completa la definizione dell'oms inserendo il piede senza lesioni nella definizione di Piede Diabetico rientrando nelle complicanze croniche del Diabete Mellito.
| Complicanze croniche | |||
| Microangiopatia | Macroangiopatia | ||
| Possibili esiti | Possibili esiti | ||
| Retinopatia | Cecità | Coronarica | Ima |
| Nefropatia | Dialisi | Cerebrale | Ictus |
| Neuropatia | Piede diabetico | Vasculopatia periferica | Piede diabetico |
La maggior parte delle Linee Guida internazionali ritengono necessaria la strutturazione della gestione del percorso del paziente su 3 livelli:
- liv.1 Medico di medicina generale, podologo ed infermiere;
- liv.2 Diabetologo, chirurgo generale, ortopedico o chirurgo del piede, chirurgo vascolare, emodinamista, podologo ed infermiere in collaborazione con il tecnico ortopedico e protesista;
- liv.3 un centro di riferimento di II liv. Specializzato nella cura del piede diabetico con più esperti di diverse discipline che lavorano insieme.
Il paziente affetto da Diabete Mellito deve essere preso in carico da un team multiprofessionale e multidisciplinare, inserito in contesto organizzativo strutturato attraverso una rete Ospedale/Territorio che partendo dall'assessment lo accompagna ai follow up. Uno degli obiettivi importanti nella gestione del paziente con piede Diabetico è la riduzione del numero delle amputazioni maggiori, per cui l'identificazione dei pazienti a rischio è il primo passo della prevenzione delle lesioni ulcerative del piede.
Durante la valutazione per l'identificazione del rischio, al paziente vengono ispezionati entrambi i piedi, testando il gradiente termico con il contatto contemporaneo, vengono ricercate le ipercheratosi e le zone di ipercarico, verificate le dita e le unghie che non devono presentare alterazioni e le prominenze metararsali, viene assegnata una categoria secondo le classi IWGDF 2015 alle quali corrisponde un appropriato intervento di prevenzione.
Secondo i segni ed ai sintomi e le caratteristiche dell'ulcera possiamo identificare il piede neuropatico, ischemico, neuroischemico e infetto.
| Neuropatico | Ischemico | |
| Caratteristiche | Caldo e insensibile | Freddo e dolente |
| Sintomi | Parestesie, sensazione di caldo>/freddo ad insorgrnza notturna | Dolore durante la marcia e il riposo notturno, richiede terapia |
| Cute | Ipercheratosica anidrosi, fissurata | Sottile priva di annessi |
| Colore | Discromico | Pallido/cianotico, pallore accentuato in elevazione |
| Temperatura | Aumentata | Diminuita |
| Polsi | Normali o aumentati Dilatazione delle vene dorsali del piede | Ridotti assenti la pedidia e la tibiale posteriore |
| Edemi | Possibili | Assenti |
| Riflessi | Ridotti/assenti | Normali |
| Muscolatura | Atrofia muscolare con dita a griffe, prominenza delle teste metatarsali e cavismo del piede | Ridotta |
Il piede neuroischemicoè un piede nel quale coesistono sia la patologia neuropatica che la patologia ischemica, soprattutto nei soggetti di età avanzata, le stime indicano che 1/3 della popolazione diabetica ne è affetto, mentre la metà dei pazienti soffre della patologia neuropatica e il restante 15% soffre della patologia del piede ischemico.
Il piede diabetico infetto è la più grave complicanza dell'ulcera diabetica e si divide in piede infetto acuto e cronico.
Piede diabetico infetto acuto è un piede caratterizzato da:
- Ascessi e/o flemmoni;
- Gangrena umida e gassosa;
- Fascite/cellulite necrotizzante.
È un'urgenza chirurgica e il trattamento deve essere tempestivo, se il paziente non è inserito in un team multidisciplinare che ne prevede l'intervento immediato, deve essere indirizzato al P.S. per il drenaggio delle raccolte infette e le terapie mediche che ne derivano.
Piede diabetico infetto cronico è un piede che presenta un'ulcera i cui segni di infezione locale - quali dolore, calore e arrossamento - sono molto più attenuati, per cui bisogna valutare attentamente tutti gli altri possibili segni di infezione:
- Assenza di segni di guarigione;
- Tessuto friabile e sanguinante:
- Modifica delle caratteristiche e della quantità dell'essudato;
- Aumento di sottominature;
- Bordo non ben definito.
Il piede diabetico infetto può essere affetto da osteomielite, una complicanza che colpisce l'osso e mantiene attivo il focolare dell'infezione evitando che la lesione guarisca, può succedere che la lesione guarisca, ma a breve si riapre senza una causa apparente, in questi casi il medico indaga radiologicamente il piede per escludere/confermare la presenza dell'infezione, la sua gestione clinica prevede l'utilizzo dell'antibioticoterapia per lunghi periodi e in casi più complessi si può effettuare il trattamento chirurgico.
L'identificazione della caratteristica dell'ulcera è indicazione del trattamento da seguire, in quanto l'ulcera del piede neuropatico se ben curata deve guarire, mentre l'ulcera del piede ischemico può condurre all'amputazione.
| Ulcera neuropatica | Ulcera ischemica | |
| Localizzazione | Pianta del piede, zone di ipercarico, teste metatarsali, interfalangee dorsali | Dita dei piedi,margine laterale e mediale del calcagno zone sottoposte a traumatismi |
| Caratteristiche | Dimensioni variabili, rotondeggianti con margini duri e callosi | A stampo con bordi netti, fondo necrotico |
| Cute | Ipercheratosi | Ipertrofia cutanea |
| Edemi | Possibili | Assenti |
| Riflessi | Ridotti/assenti | Normali |
Medicazione piede diabetico e trattamento
L'infermiere classifica la lesione secondo le scale in uso, la più utilizzata è la Texas Wound Classification Sistem che comprende sia i piani anatomici interessati sia la condizione clinica e la scala Wagner, inoltre valuta la lesione secondo il TIME e altre caratteristiche dell'ulcera per raccogliere gli elementi che permetteranno al team di individuare la diagnosi differenziale per identificare la prognosi e il corretto iter terapautico.
Lesioni nel piede diabetico neuropatico
L'obiettivo di cura è la guarigione e si raggiunge attraverso:
- Cura locale della lesione secondo i principi del TIME e l'utilizzo delle medicazioni avanzate, nel caso della lesione diabetica neuropatica, il debridment è prevalentemente con l'utilizzo di taglienti da parte del personale sanitario preposto per rimuovere l'ipercheratosi che sovente circonda la lesione;
- Scarico della lesione con l'ausilio di medicazioni di scarico e l'utilizzo di tutori o scarpe apposite;
- Trattamento da parte del clinico di eventuali infezioni;
- Compliance del paziente e della famiglia con il team multidisciplinare e multiprofessionale.
Lesioni in piede diabetico ischemico
Se il paziente può essere rivascolarizzato, l'obiettivo sarà di stabilità fino alla rivascolarizzazione, utilizzando medicazioni che controllino la carica batterica, in caso di necrosi è sconsigliato l'uso di idrogeli e collagenasi per rimuovere il tessuto necrotico, dopo la rivascolarizzazione l'obiettivo può cambiare a seconda dell'esito dell'intervento. Con esito positivo l'obiettivo sarà la guarigione, con esito negativo l'obiettivo sarà di stabilità.
In entrambe le tipologie di lesioni, la medicazione deve avere alcune caratteristiche peculiari, deve:
- Costituire una barriera per eventuali agenti esterni
- Non aderire al letto della ferita
- Garantire l'isolamento termico
- Minimizzare il dolore procedurale
- Mantenere umido l'ambiente in caso di ulcera neuropatica
- Mantenere asciutto l'ambiente in caso di ulcera ischemica
- Gestire la produzione di essudato
- Avere un buon rapporto costo/beneficio
La cura della lesione non può e non deve prescindere dalla continua prevenzione delle recidive e dalla educazione terapeutica continua del paziente e del care giver, la presa in carico da parte del team multidisciplinare e multiprofessionale accompagnerà il paziente con i follow up per tutta la vita.


















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?